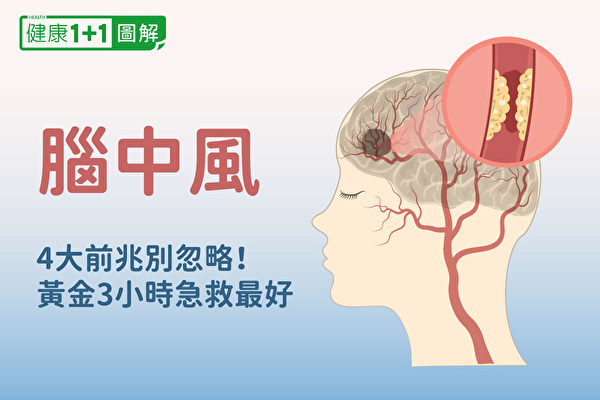
【新唐人北京時間2020年12月21日訊】突然間說不出話、眼歪嘴斜、視物模糊、單側手腳無力?有可能發生腦中風了。腦中風是導致全球人口死亡與失能的主要原因之一,每4人中就有1人發生。腦中風有哪些症狀和發作前兆?如何預防、治療和復健?本篇用圖解帶你一次看懂。
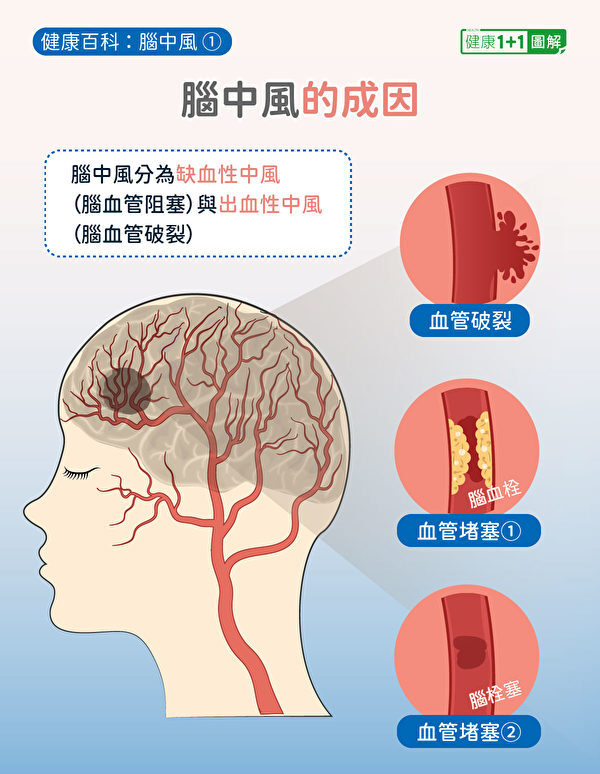
腦中風分2大類:缺血性與出血性
為什麼會發生腦中風呢?簡單來說,就是因為腦部突然間缺乏足夠的血流供應,造成部分腦功能失靈。
腦中風有兩種:缺血性中風與出血性中風。缺血性中風主要原因是腦血管阻塞,血流無法通過,可分為腦血栓和腦栓塞;而出血性中風又稱腦出血,是腦血管破裂,血流外溢產生血塊,壓迫腦細胞而影響供血。
腦血管為何會堵塞?發生腦中風的原因
那麼,腦血管是怎麼發生堵塞的呢?這是由於膽固醇等物質堆積在腦血管的內壁上,逐漸造成血管狹窄;或是身體其它地方的血塊和雜質(栓子),隨著血流進入腦血管,引起堵塞。
而出血性中風的原因,大部分是血壓控制不好,長期處於過高狀態,導致腦血管壁發生變性而破裂。
眼歪嘴斜、單側肢體無力?腦中風的5類症狀
腦中風往往是突然間發生的,不同的腦區域發生缺血或出血,該區域負責的功能便會失靈,產生相應的症狀,大致會表現在人體的5種功能上:運動、感覺、視覺、言語、意識。
運動功能:單側肢體無力(偶爾為雙側),走路不穩,向某一側傾斜、臉部表情不對稱,眼歪嘴斜。
感覺功能:單側臉部和四肢麻木。
視覺功能:單側或雙側視力下降、看東西變模糊,或視野中的一側變得模糊。
言語功能:說話有困難或不能說話、咬字不清楚、無法理解別人說的話、答非所問。
意識功能:突然劇烈頭痛、嗜睡、昏迷,或是變得遲鈍,記憶力、判斷力、理解力衰退。

腦中風的4個前兆,一定別忽略
如果是缺血性中風,在腦部血管完全被堵死前一年內,可能偶爾會發生「短暫性腦缺血」,俗稱「小中風」,可被視為腦中風的前兆與警訊。
小中風的症狀其實與腦中風非常相似,但只是暫時的,往往10到20分鐘左右就恢復正常,通常不超過1小時,不會造成永久傷害。但不能因此而不在意,一旦有下面的情況,一定要積極控制危險因子,以免真正的腦中風發作:
1. 半邊手腳或臉突然沒力、麻木、感覺異常
2. 說話不清或聽不懂別人的話
3. 單側或雙側視力模糊
4. 眩暈,身體失去平衡
而出血性中風,屬於血管突然破裂,疾病進展速度很快,幾乎沒有前兆。
腦中風如何預防?避開10大危險因子
腦中風通常有10種危險因子:
1. 高血壓。過高的血壓除加速血管變脆弱外,也導致血管容易破裂,形成出血性中風。
2. 高血脂。血中的膽固醇過多,容易加速動脈形成「粥樣斑塊」,提高腦中風機率。
3. 高血糖。血管浸泡在高血糖的環境下,促使血管內壁形成斑塊。
4. 肥胖。BMI指數超過24kg/m^2,定義為過重,超過27 kg/m^2則屬於「肥胖」。過重與肥胖都容易導致三高(高血壓、高血脂、高血糖),進而提高腦中風風險。
5. 吸菸。菸品燃燒後產生的尼古丁,會引起心跳加速、血管收縮、血壓上升,並破壞血管內膜導致發炎,提高血管栓塞的風險。
6. 服用抗凝血劑。提高出血性中風的機會。
7. 天氣冷。出血性中風好發於每年的12月~2月,溫度降低會導致血管收縮、血壓升高,加大出血性中風的機率。
8. 年齡。65歲以上老人為好發族群。
9. 性別。男性發生中風的機率較女性高。
10. 家族史。有腦中風家族史。
在這些原因當中,可控制的危險因子是三高、肥胖以及吸菸,因此對於腦中風高風險人群來說,平時注意飲食,積極控制血壓、血糖、血脂濃度,並適度運動和控體重,可以預防中風發作。而對於已經腦中風的患者來說,若不積極控制危險因子,也會提高二次中風的機率。
腦中風急救怎麼做?用BEFAST、把握黃金3小時
如果病患疑似罹患腦中風,家人和朋友可以依據「FAST」或者「BEFAST」原則來做快速的判斷,並迅速送醫急救,爭取黃金時間。
BEFAST分別指的是平衡感(Balance)、眼睛(Eye)、臉部表情(Face)、手臂力量(Arm)、說話表達能力(Speak)、爭取時間(Time)。
平衡感(Balance):請病患走幾步路,發現他無法保持平衡,向某一側傾斜。
眼睛(Eye):若患者還能表達,可詢問病患能否清楚看遠方或近物,有沒有視力模糊的狀況。
臉部表情(Face):可以請病患露齒微笑,或說「一」,如果臉部表情不對稱,或出現嘴角歪斜,就可能是腦中風症狀。不過,嘴角突然歪斜、閉不住,也有可能是顏面神經麻痺,可以請病患動動眉毛,若抬頭紋還在,就更偏向於腦中風。
手臂力量(Arm):將病患的兩隻手臂抬起到同一水平面,請病患盡量出力維持手臂高度,然後放開他的手,結果病患單側手臂下垂。
說話表達能力(Speak):問病患簡單的問題,並請他回答,比如:「你叫什麼名字?今天星期幾?」病患口齒不清或無法理解、表達。
爭取時間(Time):懷疑病患罹患腦中風,要儘快確定發病時間,並迅速呼叫救護車,將病患送往急診室。在發病後的3小時內為「黃金時間」,在這個期間內送醫緊急治療,恢復的情況最好。
到達急診室後,醫師會緊急判斷腦中風的性質是屬於缺血性或出血性,兩者的治療方式不同。目前用以診斷的工具為電腦斷層掃描。
腦中風如何治療?缺血性和出血性方法不同
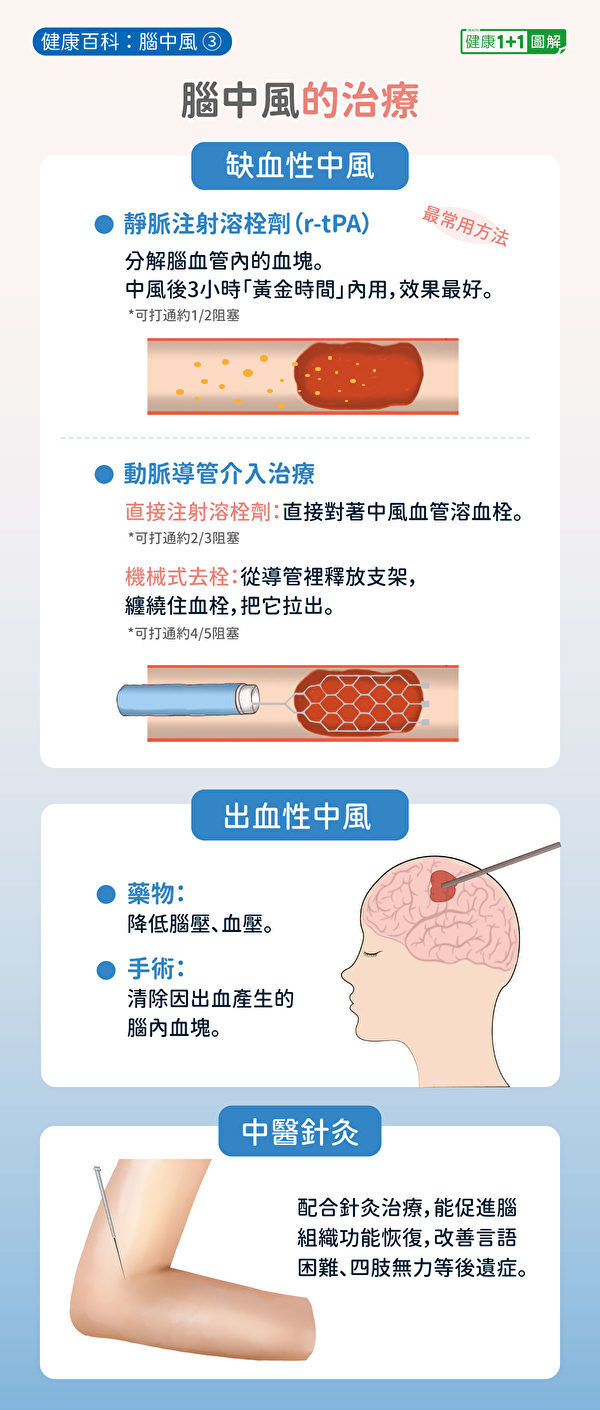
若是缺血性中風,以打通腦部血管為第一要務,最常用的方式是注射靜脈血栓溶解劑:組織胞漿素原活化劑(recombinant tissue plasminogen activator,r-tPA),它能夠促使堵住腦血管的血塊分解。一般建議在急性缺血性中風發病後的3小時內(一些病人在4.5小時以內也可用藥)使用。但是,r-tPA也可能會引起出血的副作用。
只從靜脈注射溶栓劑,依然有超過一半的缺血性中風患者無法打通阻塞動脈,此時,也可以使用動脈導管來幫忙。
由動脈導管直接向發生中風的部位輸送溶栓劑,可以打通約3分之2的動脈阻塞。而若以動脈導管配合使用機械式去栓系統,從導管中釋放出支架,利用支架與血栓纏繞,把血栓拉出來,這種方法則可以打通約5分之4的動脈阻塞。
若是出血性中風,可服用藥物降低腦壓、血壓等。手術治療目標則為減少腦內血塊產生的併發症。醫生會依照血塊大小等情況做綜合判斷,來決定是否需要做手術。
當病患情況較穩定後,也可以早期配合針灸治療,幫助患者更快速的恢復日常生活功能。
選用頭部的穴位針刺,可以改善周圍腦組織細胞缺血缺氧的狀況,促進腦組織的功能恢復。比如病人說話或理解語言有困難,可以選用頭皮針法的「言語二區」,而「上肢區」以及「下肢區」則可以幫助恢復手腳功能。
另外,《黃帝內經》提到:「治痿獨取陽明」,痿證的表現是四肢無力,無法舉起,因此針對中風後的肢體無力,主要可選用手陽明大腸經(比如肩髃、曲池、手三里、合谷)與足陽明胃經(比如足三里)的穴位,以及血海、陽陵泉等進行針刺,以幫助患者恢復肌力。
腦中風的4大復健方法
腦中風狀況趨於穩定後,進入慢性期,便要盡快積極展開復健活動,以快速恢復日常生活功能為目標。復健分為4個面向:物理治療、職能治療、語言治療、心理治療。
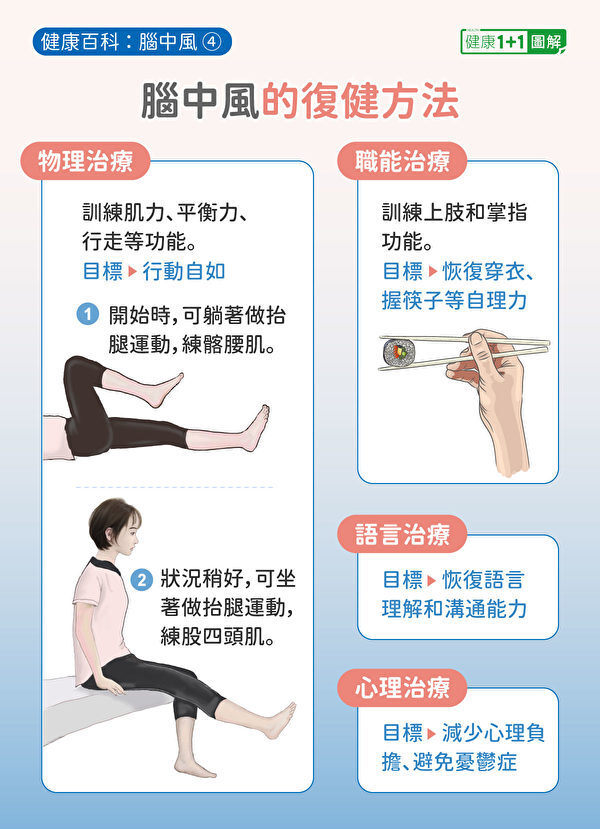
物理治療:訓練患者的肌力、平衡、耐力、行走等功能,必要時使用支架及輔具,目的是讓患者最終能夠行動自如。病患一開始狀況不好,可以躺著練習,比如正躺然後抬腿,練習髂腰肌;狀況較好則可以正坐抬腿,訓練股四頭肌的肌力。
職能治療:加強上肢功能、掌指功能的訓練,讓病患可以重新自理日常生活,比如,能自己用筷子、湯匙吃飯,能自己穿衣服等等。
語言治療:針對語言功能衰退的部分加以訓練,恢復中風患者的語言理解與溝通能力。
心理治療:腦中風的患者因為行動受限、失去正常生活功能,心理負擔可能會加重,導致平均有30%的人在中風後5年內出現憂鬱症狀。因此評估病患的心理狀況,結合家庭情況,給予全面性的照顧是很重要的。
參考來源:奇美醫院、台大醫院復健部網站、台北榮民總醫院腦中風暨腦血管疾病中心、美國國家神經及中風疾病研究院
身處紛亂之世,心存健康之道,就看健康1+1!
(轉自大紀元/責任編輯:張信燕)