更新日期:2023/12/15 16:16:25
維護人員:林彥齡
健康新知
大腸癌成因、各期症狀、如何治療與照護一篇幫你全面了解
根據衛福部的統計,在臺灣每31分14秒就有1人被診斷為大腸癌。而大腸癌發生,除了跟遺傳有關外,其他的危險因子還包含:不健康飲食、缺乏身體活動、肥胖、菸酒及老化等。且在早期並無明顯症狀,故需要藉由定期接受篩檢,才能早期發現、早期治療。不想要讓大腸癌成為對你最無聲的抗議?那就先一起來了解大腸癌是什麼,透過完整的認識提早對抗預防吧!
大腸癌是什麼?有哪些分類?
結腸,是消化系統中最低的部份。而在結腸的最後 6 吋位置又稱「直腸」,是由食物消化後,殘渣通過結腸直腸(俗稱大腸)而排出體外。故當癌細胞生長在此部位的癌症,就稱之為「大腸癌」。
癌細胞生長部位,可分為2大類:
結腸癌(Colon cancer):癌細胞長在結腸處,再依位置細分為升結腸癌、橫結腸癌以及降結腸癌
直腸癌(Rectal cancer):癌細胞長在直腸處。大多數的大腸癌最初都是很小、非癌細胞或良性的大腸瘜肉型態出現;大腸瘜肉是指在腸黏膜表面長出的突起物,經過5~10年的時間,有些大腸瘜肉會惡化成大腸癌
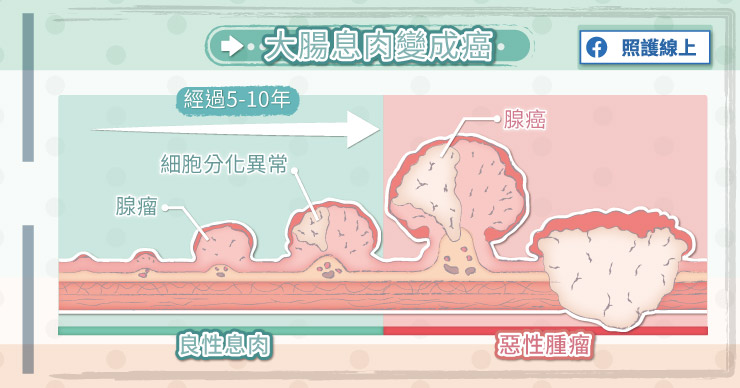
癌細胞種類,可分為4大類:
1.淋巴癌:一般淋巴癌起始於淋巴結,但也可能發生於結直腸處
2.腺癌:指癌細胞長在大腸直腸內壁,這類細胞始於腺細胞或分泌型的細胞;並從細小的腺性息肉慢慢長成惡性腫瘤,絕大多數的大腸直腸癌是腺癌
3.類癌瘤:屬神經內分泌腫瘤的一種,起始於分泌荷爾蒙的腸道細胞;其成長速度慢,初期往往不會出現症狀
4.胃腸道間質瘤:指長在腸道的軟組織肉瘤,雖較少出現在結直腸中,但仍有可能發生
大腸癌初期到末期特徵與症狀有哪些?
早期大腸癌並不容易發現,因為大腸癌剛形成時,只是一小團癌細胞,並不會引起消化道不適;待逐漸成長增大後,才會產生症狀。當大腸癌發生在右側大腸(即盲腸、升結腸)時,會出現腹脹現象或大便潛血反應呈現陽性,即血便;若發生在左側大腸(即降結腸、乙狀結腸、直腸)時,則會出現腹痛、解血便或大便習慣改變情形(例如:腹瀉或便秘)。
一旦出現症狀後,被病人誤以為是吃壞肚子或痔瘡出血之類的輕病而延遲就醫,後果就難以想像。
故若有出現以下症狀時,須小心大腸癌找上門:
|
症狀
|
說明
|
|
腹痛
|
可能是癌細胞壓迫神經或消化道被部分腫瘤阻塞所造成
|
|
排便習慣改變
|
不斷腹瀉或排便不順的情形
|
|
糞便型態改變
|
如為帶狀或細條狀、解血便及黏液便
|
|
貧血
|
臨床上多數大腸癌的初始症狀就是貧血,尤其是右側大腸癌。由於慢性出血,不容易由肉眼發現出血,須靠潛血反應檢查
|
|
裹急後重
|
指肛門裡有東西,想解便的感覺又解不出來,通常是直腸癌的症狀表現之一
|
|
血便
|
為最常見的症狀
|
|
體重減輕、食慾不振
|
早期大腸癌發生體重減輕並不明顯,隨腫瘤變大阻塞消化道,或腫瘤轉移引起營養攝取不良,將會導致體重逐漸下降
|
大腸癌分期
癌症臨床分期除了會影響症狀表現,更與治療、預後有相當大的關聯
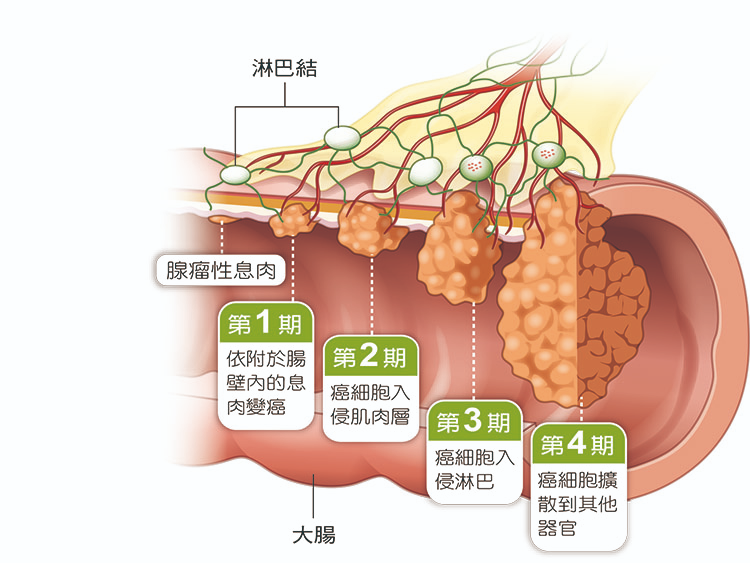
目前依照美國聯合癌症委員會(AJCC)分類,大腸癌可分為:
|
分類
|
說明
|
|
零期
|
又稱原位癌,指病變侷限在上皮細胞層或指侵犯到固有層
|
|
第一期
|
惡性腫瘤侵犯腸壁內(包括:黏膜、黏膜下層、及肌肉層)
|
|
第二期
|
惡性腫瘤侵犯到腸壁外層表面,但還沒有淋巴轉移
|
|
第三期
|
惡性腫瘤侵犯到局部淋巴結轉移
|
|
第四期
|
惡性腫瘤有遠端(如:肝、肺)轉移
|
大腸癌檢查方式與治療介紹
目前常見的大腸癌檢查
-
肛門指診:可檢查出肛門以上部分直腸的腫瘤
-
大便潛血反應檢查:可將肉眼看不出來的出血篩檢出來
-
大腸鏡檢查:以內視鏡經肛門直接檢查大腸是否有瘜肉或腫瘤等病變。若有異常發現,可進一步組織切片,確認診斷
-
腹部電腦斷層檢查:透過 X 光做橫斷層面影像,幫助釐清癌細胞擴散或轉移的程度
-
腫瘤標記指數(CEA):無法作為早期診斷工具。通常作為術後追蹤指標
衛生福利部國民健康署針對大腸癌篩檢,可免費補助 50~74 歲民眾每 2 年 1次定量免疫法糞便潛血檢查,民眾可持健保卡到健保特約醫療院所檢查。
大腸癌治療方式說明
依據腫瘤型態及癌症期別有不同的治療,目前治療早期大腸癌的方法仍以手術切除為主。部分第1期的大腸癌,可以用內視鏡黏膜切除術來治療,但這項治療只適用於癌細胞未侵犯到肌肉層;如侵犯到肌肉層,須以手術切除。
第2、3期的大腸癌病人,以外科手術切除腫瘤,如:腫瘤過大會先進行化學治療縮小腫瘤,再進行手術;第三期除了手術,還需搭配手術後輔助性化學治療;第4期則以緩和性化學治療及放射線治療為主。
近年來,標靶治療是另一個趨勢。所謂標靶治療是藥物只會攻擊癌細胞,不會像化學治療藥物一樣好、壞細胞通殺。但目前對大腸癌的標靶治療,並非所有病人都有效,須以臨床醫師依專業判斷使用。
秀傳醫院:目前可提供以上1~3期的相關治療
大腸癌患者該如何照護?高風險族群有哪些?
從飲食方面進行調整,應該要少吃紅肉、加工肉品,或者少用高溫烹煮的形式,都能有效避免大腸癌的發生。另外飲食也要多元化,多食用蔬菜水果以及平時少抽菸、多運動。且根據BMI 值高且腹圍過大的人,罹患大腸癌的機率是 BMI 值正常者的 2 倍。
而運動量多的人罹患大腸直腸癌的機率,也會比不運動的人少 40 ~ 50 %。衛福部強調,大腸癌只要透過簡單的糞便潛血檢查,即可早期發現、早期治療。建議 50 歲以上民眾應每年作 1 次糞便潛血檢查,或定期健康檢查,將有癌變可能性的瘜肉及早切除,才能避免大腸癌的發生提高大腸癌存活率。
大腸癌高風險群組說明
攝取過多肉量、少纖維等,都是罹癌的致命點;根據研究,攝取過多脂肪或富含脂肪的紅肉,如:牛肉,是會增加發生大腸癌的機率。因為油脂在烹調過程中,會產生致癌物質;燒烤的海鮮及肉類也會產生致癌物質。而抽菸也會增加 3 倍罹患大腸癌的機率,因為香菸中的尼古丁燃燒時,會釋放大量致癌物質。
家族遺傳的大腸癌,只佔所有大腸癌的 5 %。但一等親中如有人罹患大腸癌,和一般人相比得大腸癌的機會高 2 ~ 5 倍。另外,大腸癌好發於年齡 50 歲以上,年滿 50 的男女都應該篩檢;若有肥胖、曾罹患大腸瘜肉,或發炎性腸道疾病(如:潰瘍性結腸炎或克隆氏症),也是大腸癌的高危險群。
大腸癌常見QA
Q1. 我需要做大腸鏡嗎?
大腸鏡,主要是針對出現消化道症狀或糞便潛血陽性的患者檢查。例如:
- 解便時出現想大卻大不乾淨、一直想解便
- 大便樣式變細、大便帶血或有黏性
- 時常不明原因的腹痛
- 家族大腸癌病史
- 缺鐵性貧血
Q2. 大腸鏡檢查多久要做一次
可以在30~40歲之間,進行全面性的胃腸鏡檢查。若檢查狀況健康,則可每5年做一次;若初次檢查後,並發現狀態不佳或本身屬於大腸癌的高風險族群,如:有家族史者,建議每1~2年進行1次的定期檢查。且還要將有癌變可能性的瘜肉及早切除,才能避免大腸癌的發生。
Q3. 大腸鏡3種結果檢查,決定後續的追蹤頻率
一般來說,50歲以上要接受第一次大腸鏡檢查,視檢查結果決定追蹤頻率:
- 檢查結果是「完全沒有瘜肉」:根據美國預防醫學會建議,約5~10年以後再做第二次大腸鏡追蹤就可以了。
- 發現瘜肉,屬於「大腸腺瘤」:基本上3年內要做第二次大腸鏡。
- 發現「增生型瘜肉」:這種瘜肉比腺瘤更良性、比較不會癌變,通常也是建議5~10年以後再做第二次大腸鏡就可以了。
Q4. 大腸癌手術怎麼吃?
- 手術治療前飲食原則:這段時間要盡量減少腸道的負擔,同時也要補足身體所需的營養,以更健康的身體來進行手術。
- 手術治療後飲食原則:手術後1~2天,當醫生指示可以開始進食時,要先從少量水分開始,接著進行「清流質飲食」。所謂的清流質飲食,指的是完全無渣的清澈飲食,像是米湯、無油清湯、運動飲料或是過濾過的果汁、蜂蜜水。
若以飲食生活習慣來說,秀傳醫院醫師建議民眾宜改掉過度飲酒、鹽醃食品、過鹹過熱食物。並同時規律運動、食用高纖蔬果有助降低大腸癌風險;而加工肉、紅肉與肥胖已被視為致癌因子,就不建議多吃囉!
彰化秀傳紀念醫院 大腸直腸科團隊

|
- 大腸直腸外科 傅軍毓醫師
- 現任:秀傳紀念醫院大腸直腸外科主任
- 前三軍總醫院大腸直腸外科總醫師、主治醫師
- 國防醫學院醫學系畢業
- 教育部審定講師
- 大腸直腸外科專科醫師
- 消化外科專科醫師
- 台灣乳房專科醫師
- 內視鏡外科專科醫師
- 大腸癌手術及術後化療
- 大腸癌、直腸癌微創手術
- 痔瘡、肛門廔管、膿瘍等肛門手術
- 無痛腸胃鏡檢查
|

|
【中部地區唯一女性大腸直腸專科醫師】
- 國立陽明大學醫學系畢業
- 法國微創手術中心IRCAD進修
- 衛生署澎湖醫院外科主治醫師
- 台北榮民總醫院主治醫師資格
- 台北榮民總醫院外科住院總醫師
- 陽明大學附設醫院外科住院醫師
- 肛門疾患處理/痔瘡微創手術
- 排便問題
- 大腸鏡檢及鏡檢下息肉/黏膜切除術
- 大腸癌微創手術
|

|
- 秀傳紀念醫院副院長
- 秀傳紀念醫院大腸直腸外科主治醫師
- 秀傳紀念醫院人體試驗委員會主任委員
- 中國醫藥學院醫管所畢
- 高雄醫學大學醫學系畢
- 馬偕紀念醫院外科住院醫師總醫師
- 秀傳紀念醫院外科部主治醫師
- 秀傳紀念醫院外科部部長
- 弘光科技大學兼任講師
- 台灣外科醫學會監事
- 台灣外科醫學會專科醫師
- 台灣內視鏡外科專科醫師
- 台灣消化系外科醫學會專科醫師
- 中華民國大腸直腸外科醫學會專科醫師
- 台灣靜脈暨腸道營養醫學會專科醫師
- 台灣外科醫學會品質委員會委員
- 一般外科
- 大腸直腸肛門外科
- 腹腔鏡手術
- 大腸直腸腫瘤手術
- 痔瘡廔管切除
- 腹腔鏡疝氣手術
- 痔瘡微創手術(環狀切除手術)
- 排便功能異常
- 發炎性腸道疾病
- 直腸巨大息肉微創手術
- 老年大腸直腸癌微創手術
- 晚期大腸直腸癌微創手術
- 腸胃道難症處置
- 其他肛門疾病
|