立即訂閱
每月兩封電子報掌握最新癌症治療資訊
隔週三發送
根據民國 109 年癌症登記報告,大腸癌發生人數蟬聯15年第 1 ,新診斷大腸癌人數超過 1 萬 6 千人。面對大腸癌,病人與家屬該如何面對?治療策略是什麼?能早期篩檢?下面完整解析大腸癌的各式疑難雜症。
大腸癌是發生在大腸的惡性腫瘤,又可依照腫瘤發生部位分為結腸癌與直腸癌,故大腸癌又可稱作大腸直腸癌、結直腸癌。
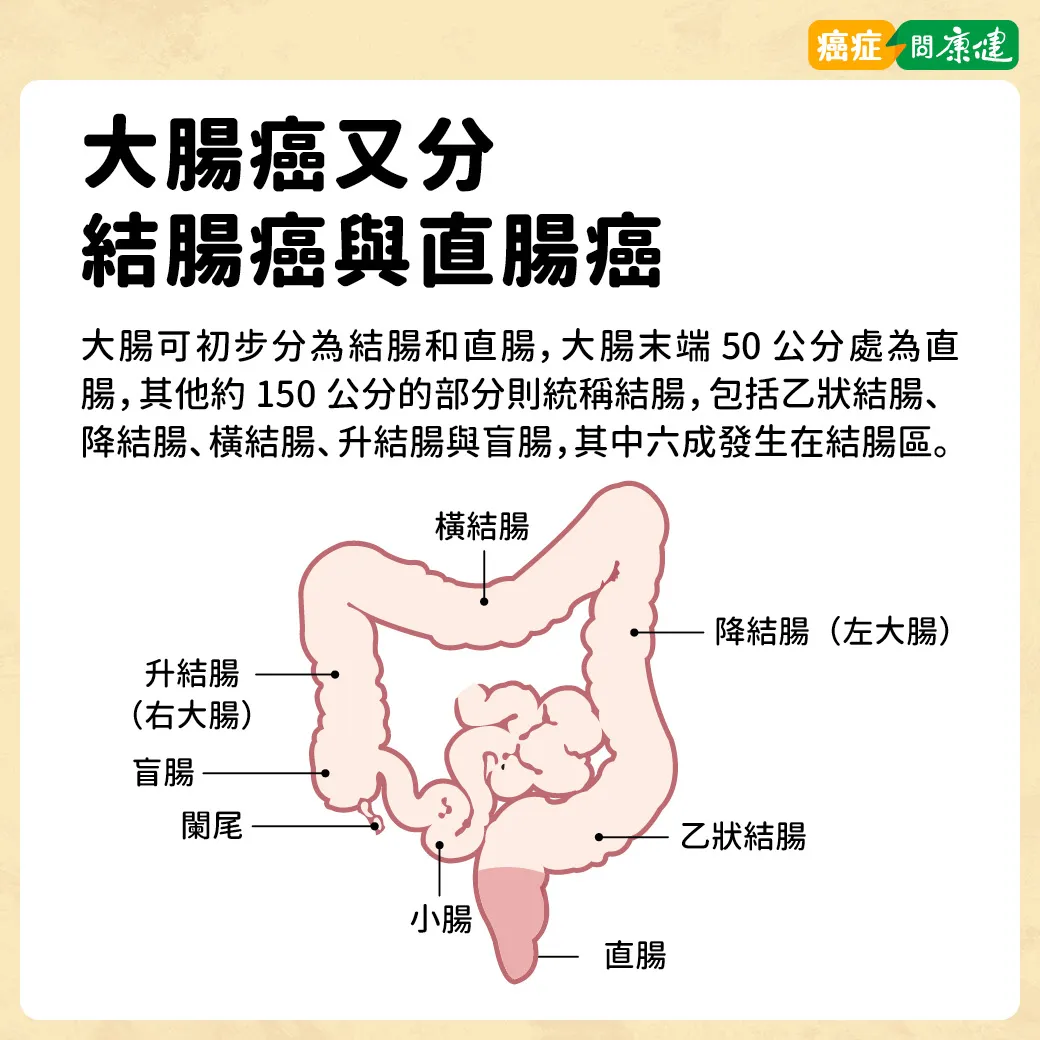
根據統計,大腸癌好發部位約有 4 成發生在直腸和直腸與乙狀結腸的交接處,3 成發生在乙狀結腸,其他 3 成則分別發生在結腸的其他位置。圖片來源 / 癌症問康健
其中發生在直腸的腫瘤,因接近肛門,引起的症狀如血便、排便次數增加大便變細等,較為明顯、有機會早期察覺。而發生在結腸的大腸癌雖較少見,因腫瘤位置在較深處,早期症狀較不明顯,如果沒有做糞便潛血檢查或大腸鏡檢查,不易早期發現,確診時多屬晚期,因此增加治療的難度。
台灣大腸區域所發現的癌種九成以上屬於腺癌,少數為神經內分泌癌,其他種類的大腸癌較為罕見。
神經內分泌癌主要從大腸黏膜下方長出來,相比腺癌的成長較慢,擴散速度較腺癌為慢,診斷可從血液中 CgA 濃度的增加觀察出來,治療上沒有擴散同樣可利用大腸鏡切除,擴散出去治就需要視情況使用栓塞、電燒或注射長效型體抑素的治療方式,診斷或與治療與一般的大腸癌有所差異,下面所述不會特別討論這種特殊但同樣發生在大腸的特殊癌種。
糞便潛血檢查對大腸癌具有早期篩檢的指標意義,可偵測出糞便中微量的出血反應。不過,引起潛血反應陽性的疾病非常多元,只要能讓消化道出血的疾病就會讓檢測結果出現陽性,並非一定是大腸癌所引起。
因此,糞便潛血反應只能當成診斷的參考數值,而不是確定診斷的標準。
如果看到檢查報告寫著「糞便潛血反應呈現陽性」,建議先看大腸直腸外科。除了腫瘤,醫師通常也會考慮是否為消化道潰瘍、腸胃炎、腸道瘜肉或痔瘡,並進一步釐清可能的原因。
一般來說,醫師會安排疑似大腸癌的病人進行大腸鏡或大腸X光檢查來確認診斷,有時還會進一步做大腸切片。確定罹患大腸癌後,醫師也需要進一步使用電腦斷層和骨頭掃描等各種影像學檢查,確定大腸癌的期別,方便醫師擬定未來的治療策略。【推薦閱讀:大腸鏡檢查發現瘜肉,就代表得大腸癌嗎?該進一步做哪些處置或檢查?】
化驗出癌時,就要詢問醫師。原位癌基本上沒有淋巴結轉移的風險,因此以大腸鏡切除後就算是根治。如果是黏膜下浸潤癌,有 10% 左右會轉移到淋巴結(尤其是黏膜下深層浸潤時),應該要做胸部、腹部以及骨盆腔的電腦掃描,以排除遠端轉移或局部淋巴結轉移的風險,或決定是否應該追加手術或化學治療。
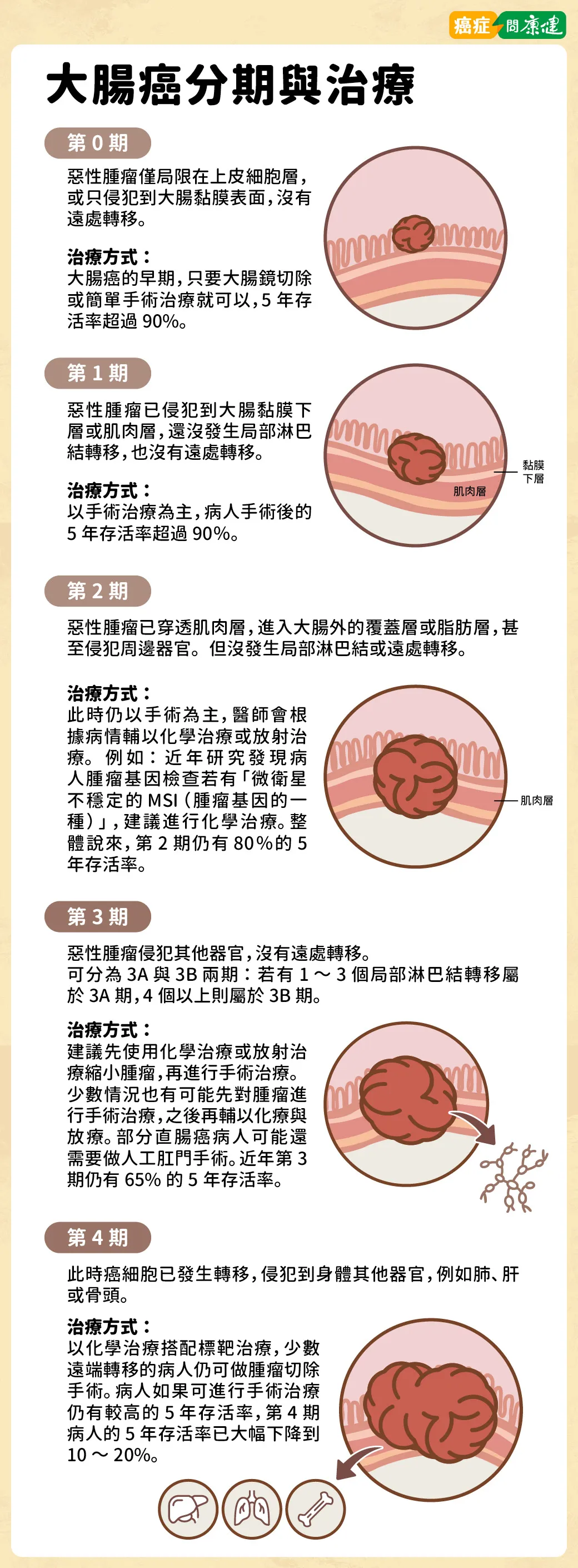
大腸癌的分期十分重要,對於病人的存活率影響很大,也會直接影響到大腸癌病人的治療策略選擇。請見大腸癌分期圖,了解分期存活率與治療方式。
大腸癌的早期症狀並不明顯,大多數是透過糞便潛血檢查或大腸鏡檢查發現異常,坊間傳問大腸癌容易放連環屁未必是實情,常見症狀包括:
大腸癌如果發生轉移,常發生在肝、肺和骨頭等處,症狀會與轉移到的器官密切相關:
大腸癌依據期別和發生的部位而採取不同的治療策略。
手術切除癌變組織才能根治大腸癌,治療時也會一併將可能局部擴散的地方如淋巴結、血管等都清除乾淨,以降低復發。
目前大腸癌的手術治療已可使用微創手術,傷口從傳統開腹手術 20 公分縮小到僅剩 3~5 公分,病人的恢復期也縮短到 2~3 天,出血量也顯著降低。並且微創手術也持續演進,從傳統多孔微創手術、單孔微創手術,到現在的達文西機器人手臂等選擇,病人可與醫師進行討論,選擇合適的術式。【推薦閱讀:該用大腸鏡切除大腸癌?還是用外科手術切除?】
化學治療一般在第 2 期以前多半不會使用,等到了第 2 期高危險群與第 3 期時,通常就會建議進行術後的輔助性化療。第 4 期,因為已經出現癌轉移,基本上若能將已經轉移出去的部位用手術切除乾淨,也有痊癒的可能,所以會盡量爭取開刀清除的機會。對於無法開刀的部位,就會建議進行化學治療,同時可能會搭配標靶治療來進行治療。
放射治療主要是在手術前或手術後使用,手術前可以讓腫瘤縮小增加手術的成功率,手術後則是可以減少手術治療後的復發率。放射治療約每週照射五次,每日一次,合計約 5~6 週。手術前使用有時還會搭配 5-氟尿嘧啶(5-Fluorouracil)類藥物使用。
大腸癌的治療已逐漸走向強調個人化,客製化的精準醫療,治療時需要考慮 4 個重點:
即使無法手術治療的第 4 期大腸癌,會根據腫瘤基因分子標記的特性及癌症特性來選擇適當的治療方式,當然最好的情況是將腫瘤縮小後以手術切除轉移病灶,即使是晚期的病人也能增加存活率。
大腸癌手術後兩個月內,最明顯的是飲食會有不少限制。好比術後一週內需吃流質飲食,如米湯、打過的稀飯、過濾無渣果汁、打成流體狀的稀飯、魚肉豆腐、蛋與蔬菜等。之後的 6~8 週,也以低渣軟質飲食,如豆腐、碎肉、較嫩的瓜葉菜類為主。因此,在準備食物上會比較費工夫,也需要注意營養是否攝取足夠。
至於有人工造口的患者,不論是暫時性還是永久性,在傷口照護與生活上也會有些不便,需花一點耐心學習照護與適應方法。
若傷口周圍皮膚出現紅、腫、癢、破皮,或出血,可使用紗布或棉花棒沾生理食鹽水覆蓋輕抹即可。萬一血流不停,應立即就醫或聯絡造口治療師處理。這個階段也需要進行灌腸處理,訓練腸道規則地蠕動,達到與正常人同樣的習慣性排便。【推薦閱讀:這樣做,大腸癌術後裝人工肛門,依然自在】
另,做造口後,有可能會影響到與伴侶的性生活以及親密關係,少數男性病患術後會發生性功能障礙,有需要時,應找泌尿科醫生、心理諮商師、性諮商師等協助。
初期,病友勢必也會不太敢運動或不想長時間外出、旅遊,其實,在術後 2 個月待會陰部傷口癒合時,就可恢復運動,游泳、登山、慢跑等一般活動了。而外出時,只要隨身攜帶足夠的造口護理器材以及防止腹瀉的藥物,也依然可以自在旅行。但一開始一定會覺得限制,不須太心急,慢慢適應、學習,也可多聽其他病友過來人的經驗分享。
大腸癌手術過後每年應進行糞便潛血反應檢測、建議 3 年接受一次大腸鏡檢查,追蹤癌症復發情況。
大腸癌的好發因子有以下因素:
50 歲以上無症狀者,應每 5 年做全大腸鏡檢查,且每年做糞便潛血反應檢查。如果有瘜肉、有大腸癌家族史等的中年危險族群,建議 3 年接受一次大腸鏡檢查;有慢性潰瘍性結腸炎、家族性大腸瘜肉、幼年型瘜肉症、遺傳性非瘜肉症大腸直腸癌等高危險群,則建議 1~2 年做大腸鏡檢查。
 圖片來源 / Shutterstock
圖片來源 / Shutterstock