立即訂閱
每月兩封電子報掌握最新癌症治療資訊
隔週三發送
外電報導,美國總統喬拜登( Joe Biden )的醫師凱文歐康納(Kevin O'Connor)周五發出公開信,證實拜登總統罹患皮膚癌中的基底細胞癌( basal cell carcinoma ),是常見的皮膚癌,也已切除病灶,目前未有擴散與轉移跡象。而根據 2022 年公布的 2019 年癌症登記報告,皮膚癌是台灣發生人數第 8 名的癌症。皮膚癌初期,往往不痛不癢,讓人容易忽視它的存在,但是如果不加以理會,很可能造成惡化。皮膚癌主要可以分為 3 種類型,症狀和惡性程度不同。一起來看看皮膚癌的種類、症狀和成因:
皮膚癌類型主要可以分為以下 3 類:
這是最常見的皮膚惡性腫瘤,通常看起來表皮周圍光亮凸出、呈現膚色伴隨有微血管擴張的小腫塊,中間偶爾有潰瘍傷口。
這類型皮膚癌有 70 % 到 90 % 發生在臉部等陽光照射到的地方,雖然基底細胞癌一般比較不會轉移,但往往容易影響外觀;若未能及早發現,可能侵犯局部神經或造成局部組織的破壞。
這是亞洲人第二常見的皮膚惡性腫瘤。外觀上多半為突出的屑狀角化腫瘤或潰瘍,容易發生在陽光長期照射之處,如耳朵、臉部、唇和嘴部,有時會發生在腿或腹壁等受到慢性傷害或輻射的部位。
鱗狀細胞癌通常會發展成大而蕈樣狀的腫塊,而且可能經由淋巴腺散播出去,造成淋巴結腫大,更可能轉移到如肺部、肝臟、大腦或骨骼等部位。
是亞洲人第三常見的皮膚惡性腫瘤,發生率約十萬分之一。這類型的皮膚癌惡性度最高,容易轉移,致死率很高。黑色素細胞癌在亞洲人常出現在肢端如手指、腳趾、手掌、腳掌、指甲等處,也可以出現在身體任何一處,包括臉部及黏膜。
根據統計,有色人種的黑色素細胞癌最常發生的部位是腳掌,並伴隨有較差的預後。臨床上,可能以墨黑色或色澤不均的斑塊出現,也可能呈現凸起的腫塊,必須和良性色素性細胞痣或母斑(俗稱胎記)加以辨別。
皮膚癌最常見的警訊,是在皮膚上的變化,以下 3 點常被認為是皮膚癌的前兆。
不過即使皮膚發生了以上變化,也並不一定就代表罹患了皮膚癌,因為皮膚的腫瘤其實大多數都是良性的。但一旦發現皮膚上出現有上述情形,或是皮膚上的症狀持續超過兩星期而沒有改善,最好盡快去看皮膚科醫師,以進一步的確認或及早接受切片檢查。
各類型的皮膚癌症狀不太一樣,以下詳述:
紫外線是導致皮膚癌的最大元兇,所以只要長期暴露在陽光下工作的人,都會是罹患皮膚癌的高危險群。
經年累月的曝曬,容易使表皮當中的角質細胞與黑色素細胞發生癌變,造成基底細胞癌、鱗狀細胞癌和惡性黑色素瘤。
除此之外,鱗狀細胞癌還有放射線照射、傷口長久不癒、長期接觸化學物質與慢性砷中毒等癌變因素。至於大量曝曬後的嚴重曬傷、白種人與遺傳因素,則是其他引發惡性黑色素瘤的原因。
基底癌和鱗狀細胞癌主要可以分為兩期,局部期以及轉移期。惡性黑色素瘤可分為以下四期:
第 1 期
第 2 期
第 3 期
第 4 期
腫瘤轉移至其他器官,如肺臟、肝臟、腦等
黑色素瘤一旦發生,就可能經由淋巴和血流轉移到全身各處;若發生轉移則平均存活期會大幅縮短到 1 年以內。根據長庚醫院統計最近 10 年來 221 位黑色素細胞瘤患者的結果顯示:第 1、2 期的病患 10 年存活率高達 70 %。而轉移到局部淋巴結者的第 3 期患者存活期則明顯降低,平均為 3 年。第 4 期患者存活期最短,平均在 1 年左右。
該如何區分身上、臉上長的痣,是不是黑色素細胞癌?建議可以依循「ABCDE」準則定期自我檢查。一旦發現以下情形,應請醫師作進一步的確認或及早接受皮膚切片檢查。
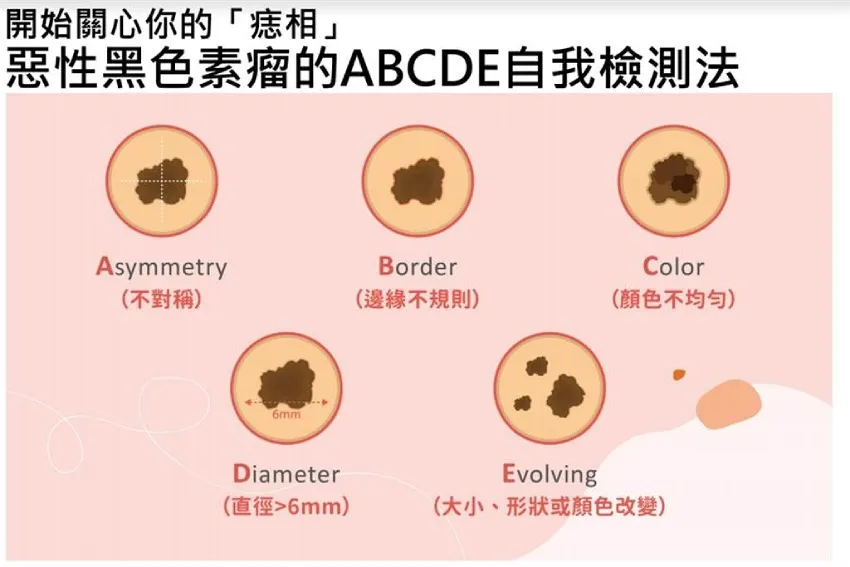 圖片來源/台灣皮膚科醫學會和台灣免疫暨腫瘤學會
圖片來源/台灣皮膚科醫學會和台灣免疫暨腫瘤學會皮膚癌的診斷以皮膚切片為主,一般是只需要局部麻醉下就可以進行的門診手術,在半個小時內就可以完成。目前目前醫學界也致力發展不開刀、非侵襲性的方式來診斷皮膚癌,包括利用超音波、皮膚鏡檢、光學斷層掃描、共軛焦顯微鏡、光動力診斷等技術,但到目前為止還都只是輔助診斷的工具。
因為目前已經知道造成皮膚癌的最大主兇是紫外線,因此想要留意皮膚癌徵兆、自我檢查。
不同類型的皮膚癌有不同的治療方式。詳述如下:
基底細胞癌的邊緣清楚,手術可針對腫瘤周圍多切除 0.2 ~ 0.5 公分,便可清除乾淨,若發現得早、腫瘤仍小,門診手術即可處理。
除了手術治療之外,年紀大、體力差、不願開刀、或腫瘤位置特殊的病患,醫生會採取冷凍、電燒、或局部塗抹抗癌藥物治療,因缺少確實清除腫瘤的病理報告,範圍較為難以掌握,不如手術來得直接有效。
皮膚的鱗狀細胞癌仍以手術治療為主,並且配合斷層掃描觀察有否淋巴腺轉移。
光照治療也適用於治療皮膚淺層腫瘤。先在表皮塗抹光敏感化學藥劑氨基酮戊酸(ALA),再以紅光或紅外光等特殊波長雷射照射患部,便可殺死快速複製、增生活躍的癌細胞,且不破壞周圍的正常組織。對於年紀大、不願接受手術、或腫瘤位置特殊的病患,可採用這種治療。
若到了癌症晚期,還需要輔以化學治療與放射線治療。
如果能在腫瘤還未遠處轉移之前發現,手術仍是最重要的治療方法,且須加大、加深切除鄰近的正常組織,以免局部復發,必要時也要同時廓清受波及的淋巴結。
若已發生轉移,還需要輔以化學治療與免疫治療。
因為皮膚癌的形成與陽光的曝曬有直接關係,因此防曬格外重要。應儘量避免過度及過久曝曬陽光,尤其在正午的陽光之下;必要時記得穿著保護性的衣物,譬如遮陽帽和長袖衣服,可以阻隔陽光的有害成份。
此外,使用有 UVA、UVB 等隔離效果的防曬產品也是不錯的選擇。這些陽光過濾產品的效果,可以用「陽光保護指數」(SPF)來評估,指數在 15 到 30 之間的產品,可以隔絕最多紫外線。
參考資料來源:台灣癌症基金會、臺北榮民總醫院皮膚部、國泰綜合醫院、馬偕紀念醫院皮膚科、長庚醫院
 圖片來源 / Shutterstock
圖片來源 / Shutterstock