新冠疫苗:從實驗室試管到你我的胳臂
新冠疫情當前,全球掀起前所未見的疫苗研發熱潮,誓在保護世界上最脆弱無助的人們免遭新冠荼毒。
讓我們來看看,疫苗是怎樣從實驗室的試管出發,以破紀錄的速度到達你我的胳臂。
疫苗在實驗室誕生

這種新型新冠病毒的基因序列2020年1月公佈之後,各國科學家們就開始研發新冠疫苗。
疫苗研發各階段的工作在世界各地同時展開,通常需要10年的工作被壓縮到不超過12個月的時間完成;全球科學團隊合作之密切前所未見。
不少團隊曾經研究過近年來導致非典(SARS)和中東呼吸綜合症(MERS)疫情的冠狀病毒,所以領先一步。
科學家們對病毒展開細緻入微的研究,力求識別一種抗原,即能夠觸發人體免疫反應的極微小的那一部分。
大部分有效的疫苗都包含了極微小的、無害的病毒碎片,或者在我們體內生成這種碎片的指令。
科學家在實驗室用電腦模型和細胞測試這些抗原,同時跟踪監測副作用。
疫苗開始人體試驗
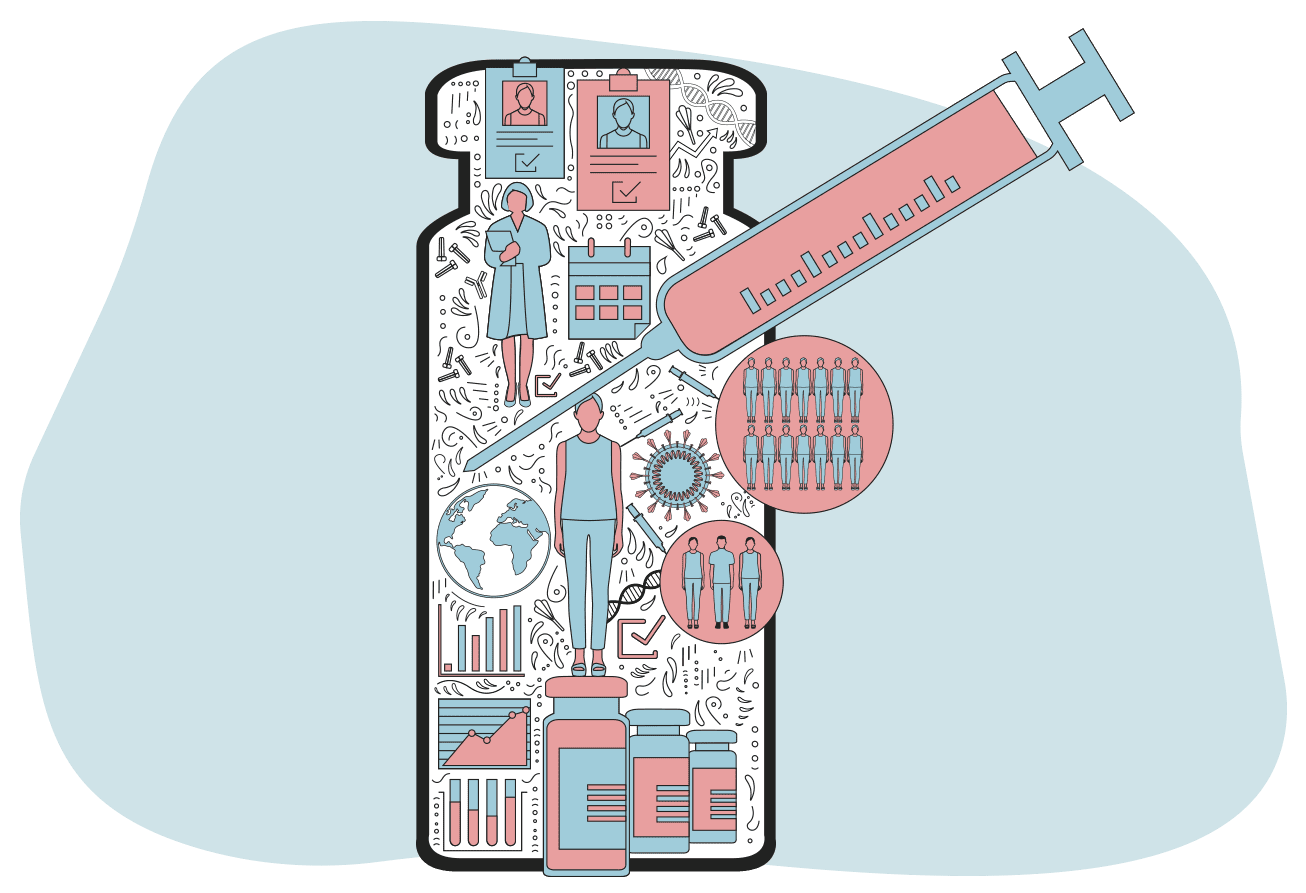
實驗室的研發和試驗結束後,就開始疫苗的人體試驗,給世界各地的志願者注射疫苗,檢測安全性和有效性,並計算劑量。
這個階段的試驗和檢測通常需要10年,但為了加快速度,新冠疫苗研發的不同階段在全球同時展開。
試驗成功後,結果呈遞負責醫藥安全的監管部門審批。
這些部門的科學家們對不同疫苗的安全性、質量和有效性進行嚴格評審,最後決定是否對它們開綠燈。
英國監管機構為了加快審批速度,採用了一種叫「滾動評審」的系統。一旦正在進行的試驗取得的數據足夠多,就立刻開始評估,而不是等到試驗全部結束後才開始。
疫苗在藥廠批量生產

一般來說,疫苗得到當局批准後,藥廠開始批量生產。
不過,新冠疫苗量產產能的建立較早,還在研發階段就開始了,因為有大量資金為後盾。
這意味著醫藥公司時刻準備著,一旦安全有效的疫苗獲准使用,就可以迅速啟動疫苗發放配送。
疫苗製作過程包括批量生產有效成分,然後將它跟其他成分混合,比如穩定劑。
另外,還經常會用到免疫佐劑,用來增強免疫反應。
疫苗批量生產出來,通過質量檢測,然後在消毒車間分裝到小瓶裡,然後付運。
疫苗冷鏈運輸

出了藥廠大門,疫苗便進入「冷鏈運輸」環節;運輸途中必須確保儲存疫苗所需的恆定低溫。
絕大多數傳統型疫苗需要在攝氏2-8度環境下保存,但有的新冠疫苗需要極低的保存溫度。
比如輝瑞-BioNTech疫苗就需要在攝氏零下70度的低溫下儲存。
但英國研發的牛津-阿斯利康疫苗可以在普通冰箱裡儲存,物流方面沒有挑戰,可以利用現成的藥物運輸冷鏈。
確保最需要疫苗的人— 而不僅僅是出得起這筆錢的人 — 都能夠接種,是結束全球疫情的關鍵。
發達國家政府下了巨額疫苗訂單採購多種疫苗,但世界衛生組織(WHO)也制定了一個叫做Covax的計劃,目的是保證中低收入國家的疫苗供應。
疫苗從集散中樞向各地接種中心配送
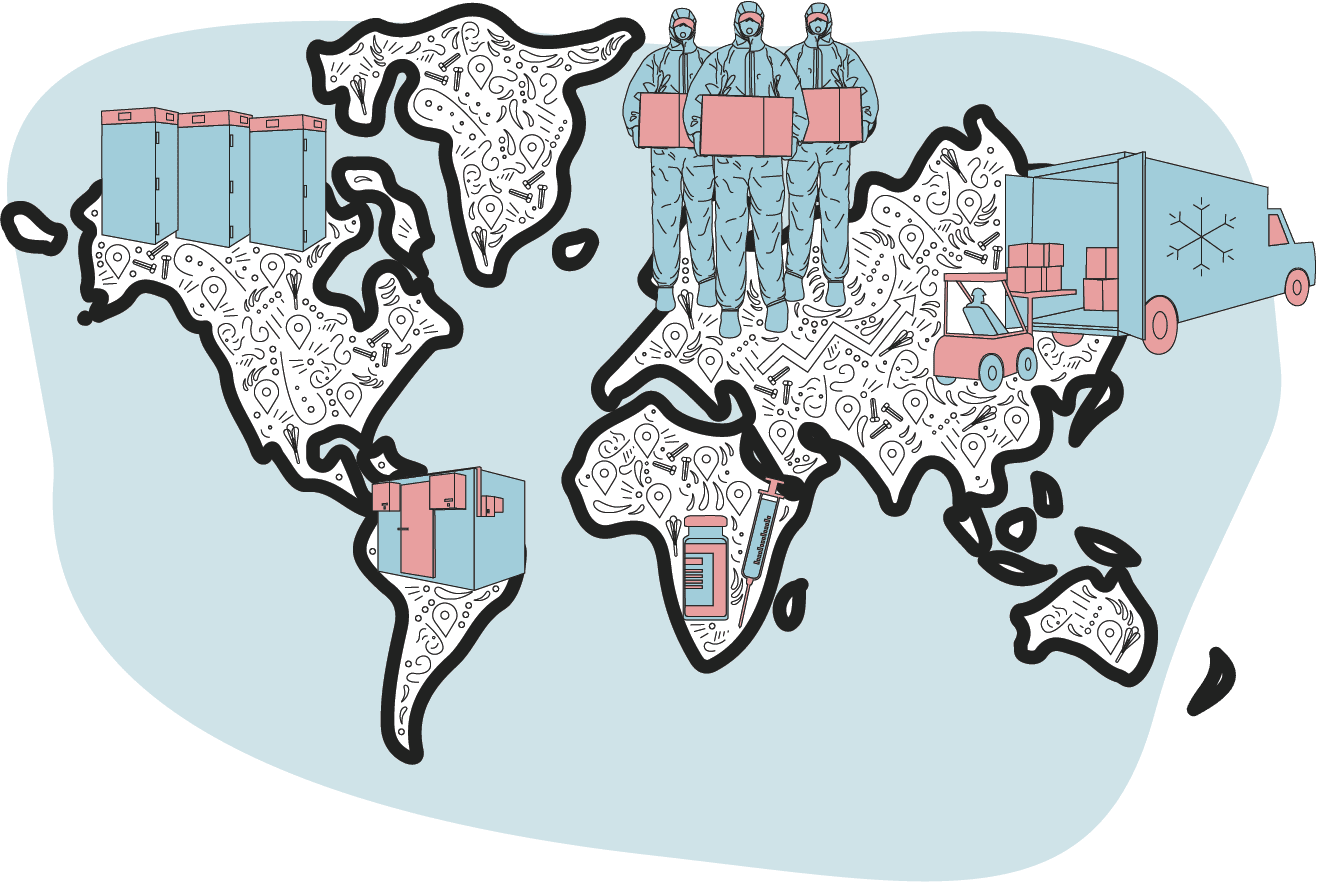
疫苗運到目標國之後,先在安全地點抽查質量,檢驗合格後向各地分發。
輝瑞疫苗需要特殊冰凍設備,部分國家為了確保安全,專門為疫苗建了冰凍場,即把一批深度冷凍設備集中在一個地方。
檢測合格後,疫苗被分批裝上冷藏車運往醫院、藥房、診所和其他疫苗接種站點。
疫苗也可能在區域集散中心的倉庫中轉,然後運往基層診所、站點。
疫苗中心為民众接種
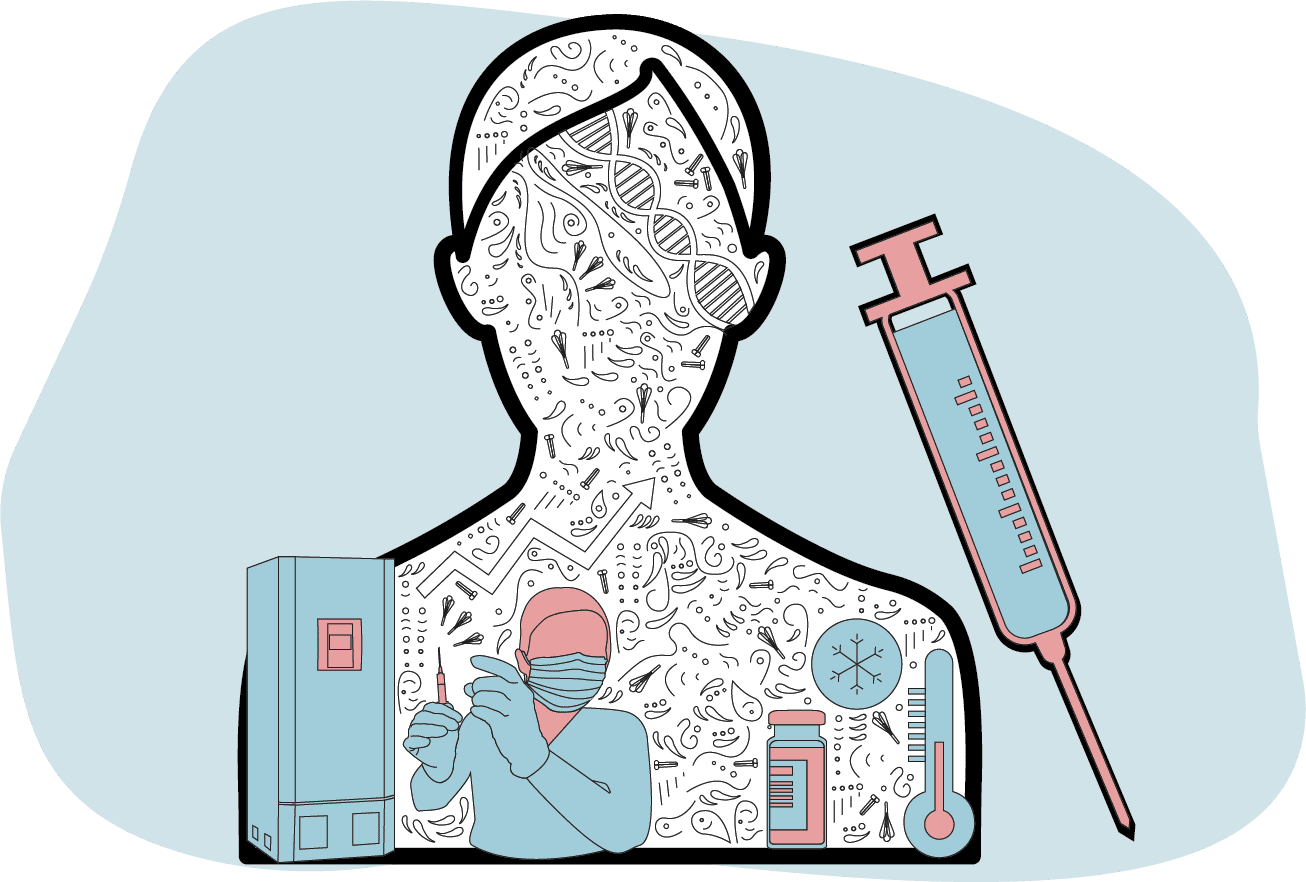
疫苗接種站點分批獲得疫苗後需要妥善儲存。
冷凍的疫苗在注射前需要化凍,有些還需要稀釋。
疫苗用注射器注入上臂,進入人體,開始工作。
疫苗進入人體後開始訓練免疫系統抗擊冠狀病毒,防止我們被新冠肺炎擊倒。
對接種疫苗的人群跟踪觀察,經過一段時間,我們可以知道疫苗的保護作用能夠持續多久。
 疫苗:大規模接種如何擊敗幾大致命傳染病
疫苗:大規模接種如何擊敗幾大致命傳染病
 歷史上幾次傳染病大流行是怎麼結束的?
歷史上幾次傳染病大流行是怎麼結束的?
 新冠疫情:影響人類歷史進程的五次疫疾大流行
新冠疫情:影響人類歷史進程的五次疫疾大流行