接受宫颈癌疫苗注射有哪些注意事项?
221 个回答
2016年7月20日上午更新
一觉醒来发现有很多有意思的问题,不妨再解答一下
【Dr.chengyi说】三种疫苗怎么选择?二价是16,18,涵盖70%左右宫颈癌相关的HPV感染亚型,四价是6,11,16,18,6和11是生殖器疣,和宫颈癌没什么关系,九价是在四价基础上增加31,33,45,52,58,这几种和宫颈癌发生相关。亚洲妇女中52,58发病率比欧美人高。一项关于上海HPV感染数据是最常见的HPV亚型为16,58,33,52,31,18。所以对于宫颈癌保护方面:九价>二价=四价。对于普通人群,我觉得经济基础好的可以去香港打九价,经济基础差的可以等在国内打二价。对于性活跃者(比如性工作者),四价对于生殖器疣有帮助,可以考虑。费用的话还是差蛮多,我下面有写。
【Dr.chengyi说】是否需要向乙肝疫苗一样补种?这个答案尚不清楚。因为疫苗上市才10年多一点,而且HPV检测费用高假阴性高,因此判断疫苗是否已经失效也很麻烦。目前得到数据保护作用有长达八年的。
【Dr.chengyi说】经期可以注射疫苗。最好在接种的时候避孕,接种完后就可以受孕了。不过如果在接种期间怀孕了也不要紧,后边的接种不做就行了。
【Dr.chengyi说】有性生活者或已经HPV感染者是否能接种?一般HPV感染都是一种亚型,所以疫苗中其他亚型还是有保护作用。但是保护作用上你就不如无性生活或无HPV感染者了,经济上有点划不来,看自己怎么想。从健康起见,经济条件允许的话还是注射疫苗比较好。
———————分割线——————————
2016年7月19日下午更新
我觉得我要事先很小人之心的声明一下:我呼吁疫苗,是完全出于自我对于医学的判断,不是写软文,也不代表任何药厂的利益。事实上,由于在过去的临床试验研究者工作中和MSD打过交道,我相当讨厌这一家药厂的官僚主义作风!但疫苗是疫苗,是救命的东西,是投入一块钱健康产出成百上千的东西!如果国产疫苗问世,只要也有好效果,我也愿意为其背书!
【Dr.chengyi说】重要的事情说三遍:
HPV疫苗并不意味着可以推迟宫颈癌筛查时间,减少筛查频次!
HPV疫苗并不意味着可以推迟宫颈癌筛查时间,减少筛查频次!
HPV疫苗并不意味着可以推迟宫颈癌筛查时间,减少筛查频次!
【Dr.chengyi说】下面是香港医疗机构关于注射费用的说明:


【Dr.chengyi说】有人问已经有过HPV感染者能不能打疫苗?你如果感染了一种,疫苗的其他成分还是对其他类型的HPV亚型有帮助。但请注意,四价疫苗中的6 11是生殖器疣的,和宫颈癌没关系。如果经济条件允许,九价的是最好。
【Dr.chengyi说】有人问鼓励疫苗会不会鼓励性滥交?我想,安全套和避孕药也没有鼓励性滥交啊。而且没这些东西,滥交者还不是滥交。医学只关乎健康不在乎道德。事实上,二价疫苗的引入我觉得对农村地区等经济不发达地区和性工作者更重要!我希望能参与推动这方面的工作。
——————再次更新的分割线———————
2016年07月18日更新:
【Dr.chengyi说】昨天关于疫苗的费用效果比的问题,我想再解释一下。我过去的七年从医生涯诊治了许多宫颈癌患者,对宫颈癌疫苗是持续关注的状态。对于疾病的预防,不同经济地位的人群的医疗需求是不一样的。既然高收入人群有需求,那就应该鼓励他们,比如最贵的九价疫苗,一方面,他们中即使有一种或几种亚型有感染,疫苗对其他的亚型会有保护作用,这样对他们的健康有好处——只是经济上划不来,疫苗的保护功能下降了,但这一部分人,恰恰是不差钱的;另一方面,疫苗使用率增加可以鼓励制药公司加强研发,降低价格,生产更好更便宜的产品,这样更多的经济收入不高的人群就能享用,相当于是用富人的钱帮穷人办事。只要反复强调,疫苗并不意味着宫颈癌筛查的开始时间和频率能够降低就行!预防上投入每一分钱,治疗上就有成百上千倍的获益!PS 有个残酷的道理为什么大家都不明白?最先进的科研往往是由经济收入最高的人群首先获得使用机会再向收入低的人流转的。
—————————分割线————————
2016年07月17日回答
不请自来。
作为肿瘤科医生,我密切关注这个疫苗很多年。今天终于等到这个好消息,开心啊!我把我朋友圈里面的答复转到知乎上面,免费授权大家转发。
【Dr.chengyi说】统一回复,从专业角度解释一下,我个人觉得二价疫苗实在是不尽如人意 要是四价或者九价更好。与宫颈癌相关度最高的HPV型别是16,18,31,33。从这个角度出发,实在没有条件去香港的(比如广大农村)二价疫苗还是有意义的。适应人群的话没有过性生活的肯定适合,有性生活了但没有HPV感染也是很适合的。鉴于HPV假阴性率比较高,HPV检测有一定价值但可能有限。另外,有一种HPV感染的人群,比如16,疫苗中的18成分也有预防意义,因此经济充裕的人群可以考虑不行HPV检查进行注射。注射HPV疫苗并不意味可以减少宫颈癌筛查开始时间及频率。最后,对于男性,鉴于HPV感染与肛管癌和喉癌相关,如果会采取特殊的性行为,比如男男肛交或男男、男女口交的人群,也可以考虑使用这种疫苗。
最后,我想说,对于疫苗的歌颂,我是不遗余力的。想想天花!我们肿瘤科医生的理想是:彻底让宫颈癌消失!!
但愿世间人无病,何妨架上药生尘。
首先回答楼主的几个问题,
问:推出时间过短,会不会有安全性上的问题?
答:不必在这方面做过多考虑。与其他药品类似,疫苗上市之前要通过动物实验、三期临床检验,FDA批准等步骤,而在上市之后HPV疫苗和其他疫苗一样也处于严格的监测下,一旦发生严重不良反应都会启动调查程序,确定不良反应原因。假如疫苗有问题的话则会被召回,FDA也会收回其批号。
单纯就HPV疫苗而论,在2006年HPV疫苗使用至今已经大约7年的时间(HPV vaccine)虽然偶尔有过一些脑残谣言(Michele Bachmann: HPV Vaccine 'Ravages' Girls)不过至今仍然在使用,因此其安全性也是得到验证了的。
虽然我不能打包票说这玩意100%的没有任何问题,不过对于这疫苗我们已经把能做的都做了,学界对于疫苗的安全性方面是宁可错杀不可放过的。
问:最佳注射时间为15岁。那么25岁左右的女性接种疫苗,效果如何?
答:年龄不是问题,问题是性生活经历。假如性生活丰富的话,15岁也不一定是最佳注射年龄,假如一直没有性生活的话,30岁也没问题。(不过一直没有性生活的话还是不用注射了……因为感染可能性很低)
问:如何才能知道自己是否已经感染过这两种病毒?如果感染,会对疫苗的效果有什么影响?
答:对于这个我不了解。不过据我所知好想是做抗体试验的。另外纠正你的说法,HPV是一种病毒,你说的意思大概是两种血清型。(GSK的疫苗是两种血清型,Merck的是四种血清型)如果这两种/四种血清型的病毒都感染过了,那就不用打了,的确会无效。
……下面是私货时间……
什么是HPV?HPV会造成什么危害?
HPV(Human papillomavirus)中文名称是人类乳突病毒(或称人类乳瘤病毒)。下面这张是它的电子靓照。
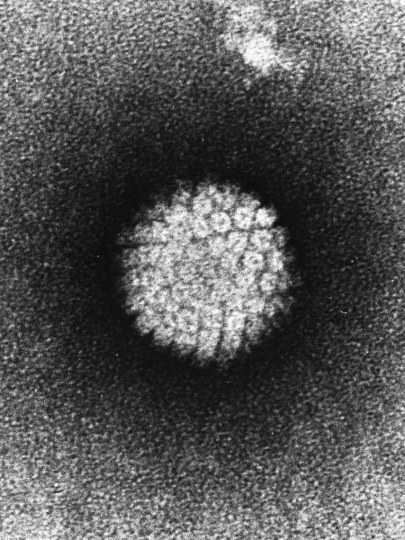
(源自:维基百科http://zh.wikipedia.org/wiki/File:Papilloma_Virus_(HPV) _EM.jpg)
人群普遍易感,以性传播为主要传播途径,感染率非常高,即使第一次性接触可能造成感染。通常发生在性行为开始后的几年内。70%的性活跃女性可能被一种或多种生殖器乳头瘤病毒感染,大约一半的感染为高危基因型的感染。感染风险随性伴侣数量增加而增加,同时也随性伴侣的性伴侣数增加而增加。同时有证据表明HPV能感染口腔组织,比如有些口咽部癌症会先出现乳头瘤病毒感染,生产过程中从母亲生殖道到婴儿的垂直传播可能造成咽喉部乳头状瘤。
根据上世纪80年代Zur Hausen等人的早期工作表明,宫颈癌的流行病学证据提示它与通过性传播的一种致病因子有关,这种致病因子可能是HPV的一个亚群。
(这句话的意思是说我们发现HPV很可能是造成宫颈癌的元凶。)
(个人吐槽:流行病学牛逼!!!公共卫生牛逼!!!)
随之展开的研究让人类了解了宫颈癌的发病过程。如下图所示:

(照片都是我本人拍的,取自《疫苗学》(第五版)Stanley A. Plotkin等人著 人民卫生出版社)
同乙肝病毒造成肝癌的过程有些类似,HPV造成宫颈癌也是通过反复侵袭组织造成病理学改变最终造成癌变。
随之展开的大规模研究揭示了HPV感染跟各器官癌变的密切关系,如下图所示:

据Dunne等人估计,大约100%的宫颈癌,90%的肛门癌,40%的外阴/阴道癌和12%的头颈癌与HPV感染有关。
PS:宫颈癌是世界上第二常见的女性肿瘤,占所有女性肿瘤的10%,并在发展中国家多见。防止高危型HPV传播方法目前仅限于节制性行为和使用避孕套,但两种方法都不是能有效控制HPV感染的公共卫生措施。对HPV持续感染的筛查或感染的细胞学检测成为目前最好的防止宫颈癌的方法。
在HPV疫苗问世之后,情况得到了极大的改善。
什么是HPV疫苗?有哪些HPV疫苗?什么HPV疫苗比较好?
一个病毒一旦被确定为某种重要疾病的病原体之后,相关的疫苗研制工作也就大量展开了。同样的,在20世纪80年代,使用灭活纯化的动物乳头瘤病毒接种动物后,动物具有了免疫力,可不发生宫颈癌。
一般来说使用减毒活疫苗或者灭活的病毒颗粒是生产疫苗主要途径,但是由于HPV不能大规模繁殖等原因,使得HPV疫苗的研制只能把重点放在亚单位疫苗的研究方法上。
到目前为止,免疫预防最成熟的和最有希望的途径是制备病毒样颗粒(VLPs),它由L1蛋白五聚体自动组装而成,乳头瘤病毒的VLPs可以再多种细胞中生产。因为VLPs是单个病毒蛋白,所以使用VLPs不但更加安全,而且可以产生更加多的中和抗体,换言之,更加有效。
简单的说,就是疫苗公司通过啤酒酵母菌或其他细胞生产了VLPs(某种跟HPV外壳相像的单个病毒蛋白),而接种的时候VLPs进入人体,人类产生中和抗体,并获得免疫记忆,以后HPV病毒真的入侵人体的时候抗体可以迅速中和病毒,并迅速生产大量相同的抗体,使得人有长久的疾病预防能力。
下面是两种商业疫苗中VLPs的比较:

这两种疫苗都是世界上最著名的疫苗公司生产的,一家是默克(Merck)公司生产的Gardasil,另一家是葛兰素史克(GSK)生产的Cervarix,上次梁姐姐打的是默克的Gardasil,而且我自己手上有一份他们的说明书,所以可能在介绍的时候关于Gardasil的东西更多一点,但是很多东西都是共通的。
下面这张图是完成Gardasil疫苗接种后再感染HPV的中和抗体生成量的表格:

然后下面这张图是Gardasil疫苗vs安慰剂的实验结果:

下面是两个疫苗的II期临床有效性研究:

*111例中19例和7例中7例疫苗只有在最后一次访问中呈DNA阳性,但是根据实验定义,他们被认为是持续感染。
下面是Gardasil疫苗的III期临床有效性研究:

上面两张表的意思是,这两种疫苗都是很有效的。
谁适合接种HPV疫苗?该怎么接种HPV疫苗?HPV疫苗贵么?
因为我手上只有默克(也就是默沙东)的说明书,所以只能说一下Gardasil疫苗的情况,不过Cervarix应该也类似。
根据说明书本疫苗适宜接种人群为9到45岁女性,以及9到15岁的男性。
根据美国CDC网站提示,疫苗对于11,12岁的小孩是建议接种的。同样也适用于未经过HPV感染的青少年直到26岁以下女性和21岁以下男性。
个人认为疫苗说明书主要是从实验角度出发,而CDC的东西主要是从卫生经济学效果上出发,得出的不同结论。
简单的说,其实疫苗适用于9岁以上的人群,但是从实际出发,要求未经过HPV感染才有效。上面的数据,尤其是美国CDC的数据,主要是根据美国人群第一次性接触年龄以及频繁度推算出来的,根据中国的实际情况,我认为(诶,好奇怪的感觉)中国的年龄可以适当的延长。
有点绕,总结一下:
9到45岁内的女性,没有过HPV感染的,推荐HPV疫苗接种。9岁以上的青少年男性,没有经过HPV感染的,推荐接种HPV疫苗。
PS:有无HPV感染可以去医院做一个检测就好了,一般来说,没有性接触的人群很少会感染的,(诶,还是好奇怪的感觉),当然,不是绝对的。
下面是香港地区的包装袋和产品照片。

根据产品说明书,疫苗一共要接种三针。在第一次接种满2个月后接种第二针,在第一次接种满6个月后接种第三针。其中第三针的时间要求不是非常严格。见图:

在世界尤其是发达国家和地区包括几个留学生较多的国家地区包括港澳台在内都已经有了HPV疫苗上市了,所以假如是在国外读书的同学跟校医院联系一下,基本上都能问到哪里能打针,跟普通流感疫苗接种应该差不多,此处不做赘述。
目前国内的话因为涉及到疫苗引入的安全性的问题,正在做临床试验,预计几年之内可以面世。国内的同学假如等不急的话可以到香港或者台湾打针,已经有很多人在这么做了。
另外不是很建议通过私人渠道从香港或者其他地方买疫苗在国内打,因为毕竟渠道不是很正规,自己拿捏,也不多说。
疫苗价格据我了解,每个国家都不一样,但是都比较贵,可能要上百刀的样子。
幸运的是有医保!!!
反正UCLA是可以报销的,我估计美帝大部分大学很可能都能报销,英国的话应该也可以,毕竟GOSH这么花钱……不过那是针对人家国民的,国际留学生不一定。
孕妇能接种么?GAY/LES/BI能接种么?
目前没有任何实验室证据证明孕妇不能接种,但是从谨慎角度出发,不建议孕妇接种。
目前实验室里动物模型试验并没有任何证据证明HPV会对婴儿有任何影响。
而对于在接种三针期间意外怀孕的人的观察结果也没有任何不利证据。
所以假如在接种期间意外怀孕了,也不建议停止妊娠,但是要终止接种,等生完了孩子再说。
Gay/Les/Bi跟普通人群一样,只要符合上面说的条件的也都建议接种。
HPV有上百种血清型,疫苗防控的是其中的4种那疫苗有效么?
回答一下这个问题,见下图

上面这个主要是乳头瘤病毒(PV)的分类以及引起主要疾病的图标,我们可以看到并不是所有的血清型都会引起癌症,而更要说明的是,并不是每种血清型引起癌症的几率都是相等的。如果光说只能预防130种血清型中的四种会让人感觉只有4/130的效果。但实际上HPV16和HPV18(也就是两种疫苗的主要效价)可以防治70%左右的宫颈癌!因为HPV16和HPV18是优势血清型。
那中美两国的优势血清型是不是不一样呢?
根据广西医科大学江为等人的研究(《HPV 16/18/33/58 L1基因的克隆与表达》),在发展中国家发病率最高的十种HPV类型中,HPV16、18、33、58居前四位,发病率分别为54.7%、16.3%、7.1%和5.2%。假如这个数据跟中国情况一样的话(我没有找到中国全国范围的研究数据,但是根据中国医学科学院基础医学研究所北京协和医学院基础学院流行病学教研室王建炳等人的研究《山西农村地区妇女HPV-6、11、16、18的血清流行病学研究》提示子宫颈病变CIN2+妇女的HPV16VLP抗体阳性率为50.00%(P〈0.0001))那么中美两国的优势血清没有什么区别。(我个人认为中国山西的农村妇女的流行优势血清和美帝大都市的流行优势血清的流行病特征有高度相似性的话那么适当的外推是有依据的。)美帝的情况见下图:

那优势血清型会不会改变让疫苗没有用呢?
这个问题是一个伪问题。
来做一个假设。
假如某国每年有200名女性因HPV导致宫颈癌,其中HPV16和18型导致的宫颈癌人数为140人,那么两种血清型的致癌率为70%,其他血清型如33和58等致癌率为30%。后来这个国家因为接种HPV疫苗,导致140人中120人都得救了,那么HPV16和18型仅占剩下80名不幸得宫颈癌的患者的20/80,即25%,不再是优势血清型。假如说你看的是说疫苗不再有用,那我还看到了被疫苗所挽救的120个家庭。
当然,上面这个题目比较粗糙,还没有考虑到比如血清型中相互抑制的因素,疫苗血清交叉抑制的因素以及疫苗公司扩大免疫范围的因素,但是我想我已经表达的够明白了。
HPV副作用听说很大?
个人没有听说过这方面的消息,HPV的主要副反应跟其他疫苗类似其发生概率的话见下面的图,跟常见疫苗没有太大区别。


(私货部分曾在人人上发过……有调整)
source:
美帝的CDC网站关于HPV疫苗介绍的
CDC - Human Papillomavirus (HPV)
维基百科HPV(中文):
维基百科HPV(英文):
《疫苗学》(第五版)Stanley A. Plotkin等人著 人民卫生出版社
Gardasil的说明书


