INTRODUCCIÓN
La insuficiencia cardiaca es la primera causa de hospitalización en mayores de 65 años en nuestro país y la tercera causa de morbimortalidad cardiovascular y su prevalencia ha aumentado considerablemente en las últimas décadas en virtud del envejecimiento de la población, el aumento de hipertensión arterial y diabetes mellitus y la mayor supervivencia de los pacientes con infarto agudo de miocardio1.
Diversos estudios han demostrado la disminución de la morbimortalidad en insuficiencia cardiaca con algunos bloqueadores beta (BB)2-4. Los últimos metaanálisis han concluido que tratando con BB a 28 pacientes con insuficiencia cardiaca sistólica durante 1 año se evita al menos 1 muerte, cifras que son menores en los grados moderados y severos5-7.
Pese a estas evidencias, en la práctica clínica en atención primaria la utilización de los BB es escasa. Esto puede comprobarse en estudios como el Euro-HF (The Euro Heart Failure Survey of the EUROHEART survey programme)7 y el IMPROVEMENT (The IMPROVEMENT of Heart Failure Programme)8, que demuestran que la prescripción de BB por los médicos de familia es muy escasa (sólo entre el 6,2% en el Euro-HF y el 21% en el IMPROVEMENT utilizarían estos fármacos en la insuficiencia cardiaca y a dosis más bajas que lo necesario). El reciente estudio SHAPE (Study Group on Hearth Failure Awareness And Percepcion in Europe)9, llevado a cabo en nueve países europeos, no indica mejoría en esta tendencias. En los citados estudios, nuestro país se encuentra a la cola en cuanto a porcentaje de pacientes tratados con BB.
Por esta razón nos planteamos la realización de este trabajo, con la hipótesis de que los médicos de atención primaria están capacitados para utilizar con seguridad los BB hasta la dosis recomendada por la evidencia científica, o hasta la dosis máxima tolerada, en los pacientes con insuficiencia cardiaca sistólica estable que cumplan criterios para su indicación. La contribución de este trabajo respecto a otros similares ya publicados es que se trata del primero en nuestro país en el que la titulación de BB se realiza exclusivamente por los médicos de atención primaria.
MÉTODOS
Diseño
Estudio prospectivo multicéntrico abierto de intervención antes/después. Todos los pacientes fueron reclutados entre abril de 2004 y abril de 2006 en dos centros de salud urbanos de Barcelona (Sant Martí Nord y Sant Martí Sud) con una población asignada de 32.357 pacientes mayores de 18 años. En el estudio participaron siete médicos de familia y un cardiólogo de referencia.
Los criterios de inclusión fueron: pacientes con insuficiencia cardiaca sistólica (fracción de eyección [FE] < 45%), clase funcional de la NYHA II/ III, edad entre 18 y 85 años, en tratamiento con inhibidores de la enzima de conversión de angiotensina (IECA) (o antagonistas de los receptores de la angiotensina II [ARA-II] en caso de intolerancia) y sin tratamiento previo con BB (al menos 1 mes antes de la inclusión en el estudio) que hubieran firmado el consentimiento informado para participar en el estudio.
Se excluyó a los pacientes que habían sufrido hospitalización, cirugía o episodio de reagudización o inestabilidad cardiovascular los 3 meses previos al estudio y los pacientes con signos o síntomas de sobrecarga (edemas, crepitantes, ingurgitación yugular, ascitis, derrame pleural). También se excluyó a los pacientes que padecían asma, EPOC severa, broncospasmo, bloqueo auriculoventricular (BAV) de segundo o tercer grado sin marcapasos, afección valvular moderada o severa sin corrección quirúrgica, miocarditis activa, enfermedad del seno, presión arterial sistólica < 80 mmHg o frecuencia cardiaca < 50 lat/min.
La variable utilizada para el cálculo del tamaño de la muestra fue la proporción de pacientes que mantienen la tolerancia al tratamiento con BB a los 6 meses del inicio de la titulación. Suponiendo una prevalencia de insuficiencia cardiaca sistólica de grados II y III del 0,5%, teniendo en cuenta estudios previos con tolerancia al tratamiento del 89%; para α = 0,05 y una capacidad de detectar diferencias > 7,5%, el tamaño mínimo de la muestra resultante es de 69 individuos, más el 10% de posibles pérdidas: 76 individuos.
El muestreo fue sistemático y consecutivo. A los pacientes que cumplían los criterios de inclusión se les ofreció participar tanto si asistían a la consulta del médico de atención primaria como a la del cardiólogo de referencia.
Los médicos de atención primaria participantes en el estudio recibieron formación teórica sobre insuficiencia cardiaca y talleres prácticos de dosificación de BB de 4 h de duración.
El BB pautado (carvedilol o bisoprolol) fue elegido por el médico que incluía al paciente en el estudio tras consulta con el cardiólogo de referencia. La dosificación se inició a dosis mínimas (1,25 mg diarios de bisoprolol en una dosis o 6,25 mg diarios de carvedilol repartidos en dos dosis) y fue doblán
dose cada 2 semanas si no se producía ningún acontecimiento adverso relacionado con la medicación, hasta alcanzar la dosis diana recomendada o la dosis máxima tolerada.
El protocolo de dosificación recomendaba que, si el paciente sufría algún acontecimiento adverso relacionado con la medicación, no se debía aumentar la dosis o se debía disminuirla según la intensidad del efecto. Ante dos visitas consecutivas con el mismo acontecimiento adverso que obligase a no aumentar o reducir la dosis, se consideraría dosis máxima tolerada y no se aumentaría en visitas siguientes. Se suspendería el tratamiento ante la persistencia del mismo acontecimiento adverso en dos visitas sucesivas con dosis mínima del BB o ante la aparición de efectos secundarios que contraindicasen el tratamiento. En última instancia, la decisión de suspensión o disminución del tratamiento fue decidida por el médico que realizaba la dosificación de BB al paciente.
Se utilizó un cuaderno de recogida de datos estandarizado para el registro en cada visita de la exploración y la anamnesis sistematizada de los acontecimientos adversos, las pruebas complementarias, los ingresos, la dosis prescrita y las retiradas de tratamiento. El cuaderno de recogida de datos se completaba con anexos para estandarizar la exploración y la actitud ante acontecimientos adversos.
Intervenciones
Visita 0 (visita de inclusión en el estudio): tras consensuar la prescripción del tratamiento BB con el cardiólogo (mediante hoja de interconsulta, consulta verbal o visita conjunta), se solicitó consentimiento informado al paciente, se registró antigüedad de la enfermedad y se realizó petición de analítica, ECG y ecocardiograma Doppler. Se entregó al paciente la hoja informativa del estudio.
Visita 1: se reevaluaron los criterios de inclusión y exclusión tras los resultados de las pruebas complementarias. Se valoró el estado funcional según la clasificación de la NYHA, se realizó auscultación cardiaca y exploración general, y se registró la presencia de ascitis, edemas, crepitantes o ingurgitación yugular. Se tomó la presión arterial y la frecuencia cardiaca (en decúbito y bipedestación) y el peso. Se inició la dosificación de BB a dosis mínimas. Se informó al paciente de que ante cualquier acontecimiento adverso o duda acudiera o telefoneara a su médico.
Visitas 2-7: cada 2 semanas y hasta la semana 12 inclusive desde el inicio del tratamiento, se realizó en todas las visitas: exploración, valoración de la clase funcional de la NYHA, la frecuencia cardiaca, la presión arterial en decúbito y bipedestación, el peso, el perímetro abdominal, hipotensión ortostática, cumplimiento del tratamiento mediante recuento de comprimidos, tolerancia y acontecimientos adversos, registro del número de hospitalizaciones y visitas a urgencias o visitas al cardiólogo o médico de familia no programadas desde la última visita. Se registró el aumento de la dosis de BB y disminución, retirada o modificación de éste o de otros tratamientos relacionados con la insuficiencia cardiaca.
Visita 7 (semana décimo segunda): además de la exploración habitual, se solicitó nuevo ecocardiograma Doppler y analítica.
Última visita (a los 6 meses desde el inicio del tratamiento): además de las actividades incluidas en las otras visitas, se valoró el ecocardiograma tras el tratamiento (FE) y la analítica.
Si los pacientes no asistían a alguna de las citas programadas, su médico contactaba telefónicamente con ellos para conocer el motivo y citarlos de nuevo.
Análisis estadístico
Se empleó el prograna SPSS 10.0. Se utilizó p < 0,05 como umbral de significación para contraste bilateral de hipótesis. Las comparaciones de variables cualitativas categóricas se realizaron mediante el test de la χ2 de Pearson para grupos independientes y el test de McNemar para datos apareados. Se utilizaron las correcciones de Yates y Fisher cuando los efectivos esperados fueron menos de 5 y 3 respectivamente. Para las variables cuantitativas después de aplicar la prueba de normalidad de Kolmogorov-Smirnov, se presentaron las medias ± desviaciones estándar. Las comparaciones de medias se realizaron con la prueba de la t de Student para muestras independientes o apareadas o, en caso de que la distribución no siguiera una ley normal o en variables cualitativas medidas en escala nominal, las pruebas no paramétricas correspondientes (U de Mann-Whitney para muestras independientes y la de Wilcoxon para muestras apareadas). Los resultados del presente estudio se compararon con los de otros trabajos publicados mediante las odds ratio (OR) y su intervalo de confianza (IC) del 95%.
RESULTADOS
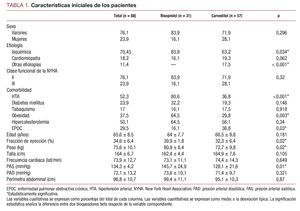
Participaron en el estudio siete médicos de los 22 que componían los centros participantes. Se incluyó a 88 pacientes; 57 tratados con carvedilol y 31 con bisoprolol.
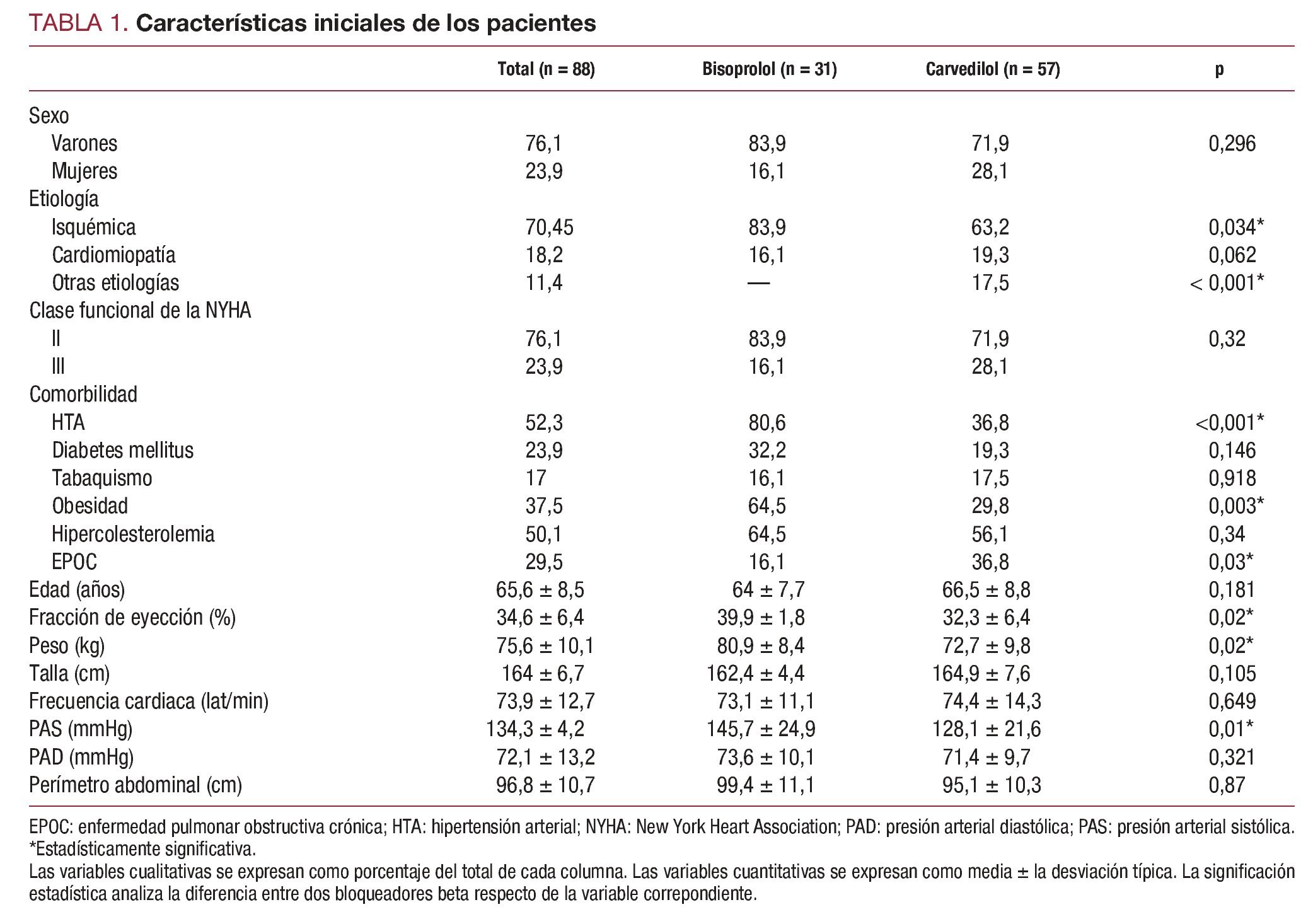
Las características iniciales de los pacientes quedan resumidas en la tabla 1.
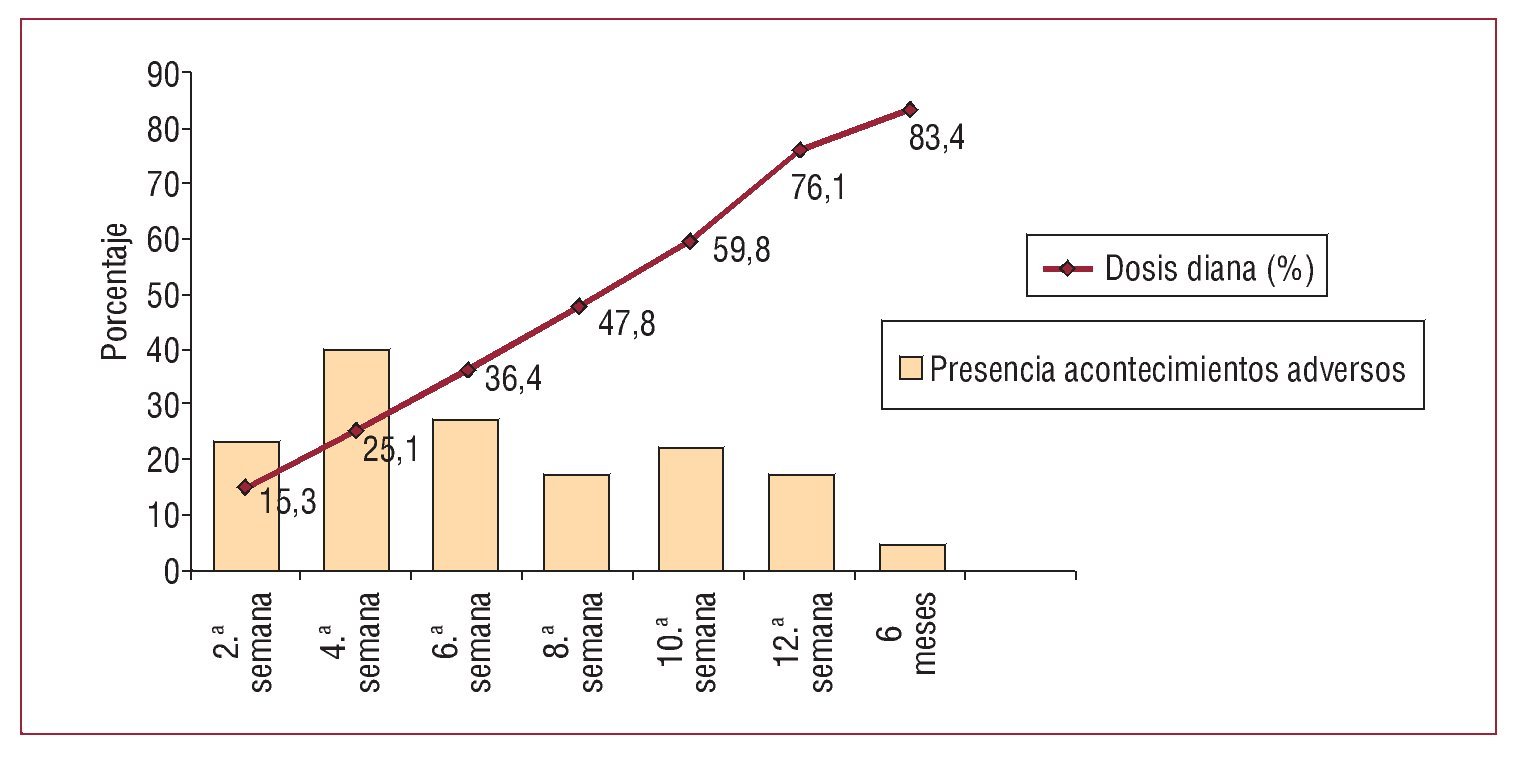
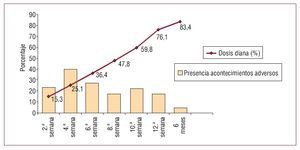
Mantuvieron el tratamiento con BB 85 pacientes, es decir, más del 96%. El 75% de los pacientes alcanzaron la dosis diana recomendada (10 mg/día en una dosis en el caso de bisoprolol o 50 mg/día en dos dosis en el caso de carvedilol). Alcanzó la dosis diana una media del 83,46% (fig. 1).
Fig. 1. Porcentaje de dosis diana alcanzado en cada visita y porcentaje de pacientes con acontecimientos adversos en cada visita.
La dosis media alcanzada en los pacientes tratados con bisoprolol fue de 9,6 mg, lo que supone un 96,77% de la dosis diana recomendada. En el caso de carvedilol fue de 35,6 mg, lo que supone un 76,2% de la dosis recomendada, con diferencias significativas a favor del bisoprolol (p = 0,02).
El tratamiento se retiró en 3 pacientes. En todos ellos la retirada se produjo durante las primeras semanas de tratamiento: 1 por bradicardia sintomática, 1 por accidente cerebrovascular y 1 por síncope. Estos 3 pacientes fueron los únicos que fueron ingresados o que hubieron de acudir a urgencias.
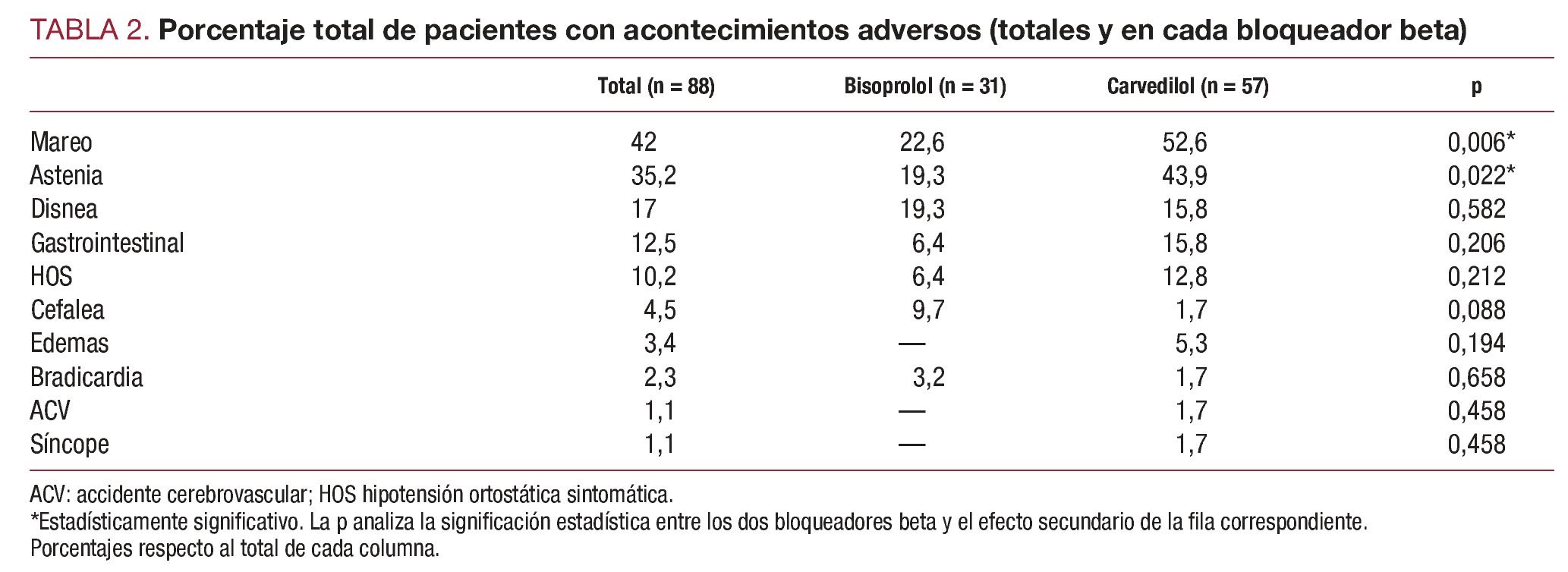
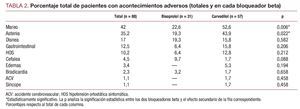
Respecto a los acontecimientos adversos asociados a la medicación, 62 (70,4%) pacientes sufrieron al menos un acontecimiento adverso durante el estudio: 3 (3,4%) sufrieron acontecimientos adversos que obligaron a la retirada del BB, 8 (9,1%), acontecimientos adversos leves que precisaron disminución de dosis de BB y 51 (57,9%), acontecimientos adversos leves que no precisaron disminución de los BB. De éstos, 12 (13,6%) precisaron aumento de la dosis de diurético o se cambió a diurético de mayor potencia, en 5 (5,7%) hubo de reducirse la dosis de IECA o ARA-II y 34 (38,64%) sufrieron acontecimientos adversos leves que no precisaron ningún cambio en el tratamiento.
Veintiséis (29,6%) pacientes no presentaron ningún acontecimiento adverso durante el tratamiento.
Los acontecimientos adversos relacionados con la medicación fueron más frecuentes entre las semanas 2 y 4 de tratamiento (fig. 1). Los más frecuentes fueron mareo, astenia y disnea (tabla 2). Aunque en el total de efectos secundarios no se apreciaron diferencias significativas entre los dos BB, la astenia y el mareo fueron significativamente más frecuentes en el grupo tratado con carvedilol.
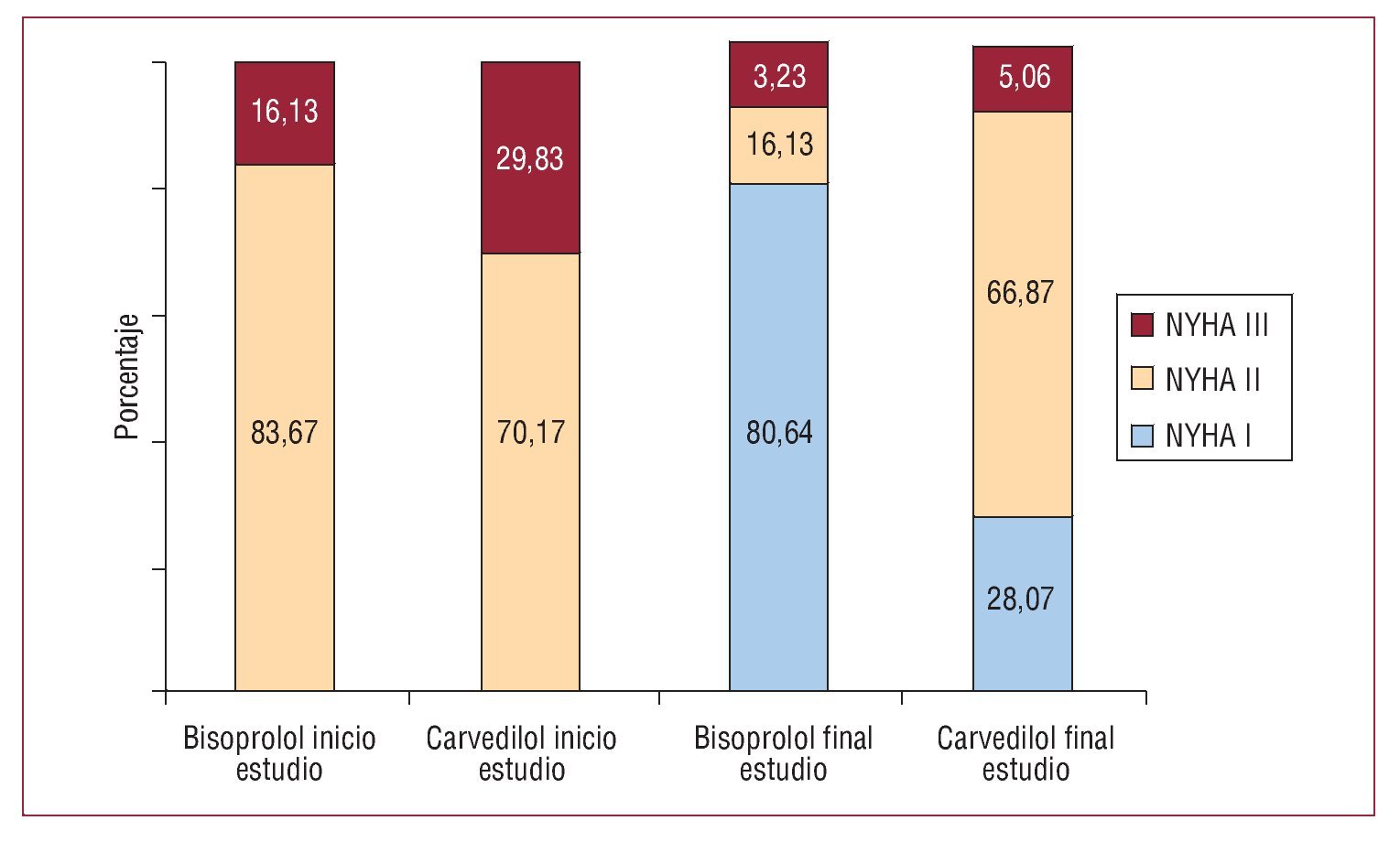
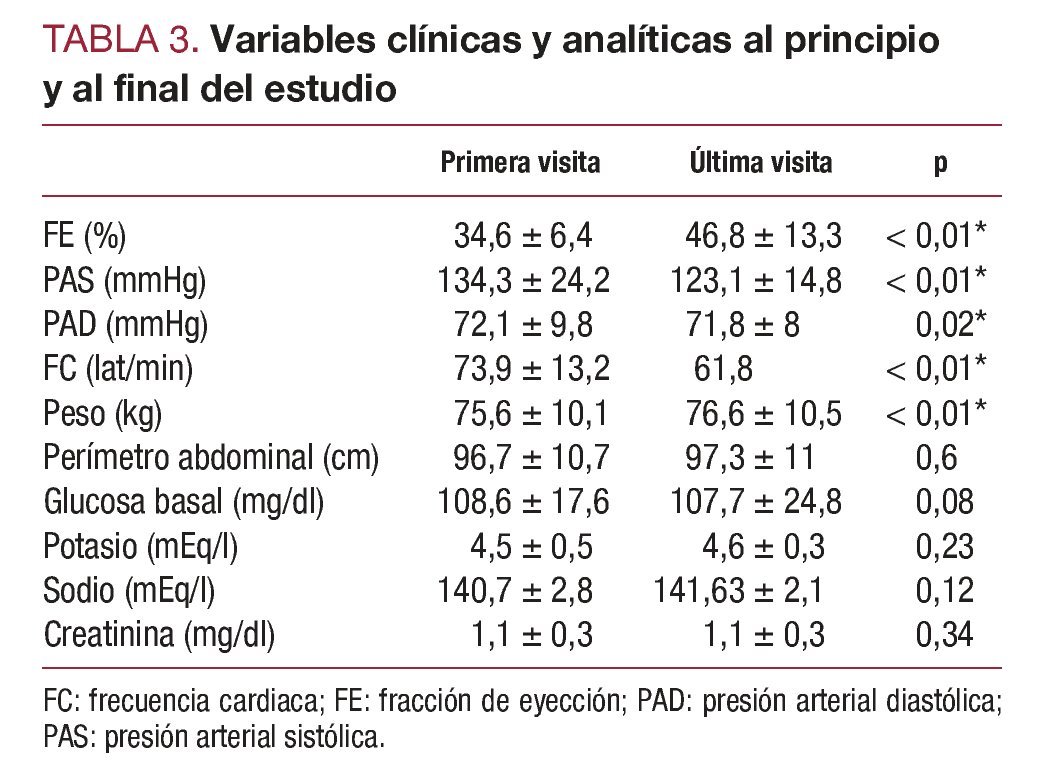
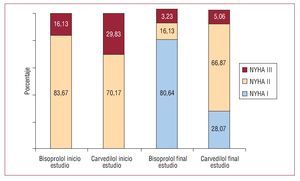
Tras 6 meses de tratamiento, se produjo una mejoría significativa en la clase funcional, que pasó de una media de 2,24 en la primera visita a 1,56 en la última visita. Un 69,3% de los pacientes mejoraron su clase funcional, y empeoró tan sólo el 3,4%. Esta mejoría fue significativamente mayor en el grupo tratado con bisoprolol (fig. 2) (p < 0,01).
Fig. 2. Porcentaje de pacientes y clase funcional según el bloqueador beta.
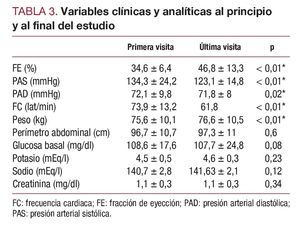
En las demás variables controladas se demostró un aumento significativo de la FE y una disminución significativa de la frecuencia cardiaca y las presiones arteriales sistólica y diastólica y un aumento significativo del peso. No se apreciaron diferencias significativas en las variables analíticas (tabla 3).
El cumplimiento terapéutico medio mediante recuento de comprimidos fue del 95% y más de un 94% de los pacientes presentaron un cumplimiento adecuado en todas las visitas.
Respecto a la identificación de variables iniciales que pueden predecir qué pacientes sería más improbable que alcanzaran la dosis diana, tras realizar análisis por regresión logistica, sólo la FE fue predictor independiente de que se alcanzará dosis máximas (a peor FE, menor probabilidad de alcanzar la dosis diana).
DISCUSIÓN
Como ya se ha comentado, el tratamiento con BB en los pacientes con insuficiencia cardiaca sistólica tiene como efecto una importante disminución de la morbimortalidad; sin embargo, la utilización de estos fármacos deja mucho que desear. Las razones esgrimidas por los diferentes trabajos que justifican esta infrautilización serían falta de conocimiento, falta de experiencia, falta de tiempo y recursos y un temor injustificado al uso de BB10. Pese a que varias de las guías de práctica clínica de insuficiencia cardiaca vigentes recomiendan que la dosificación de BB se realice en atención especializada, los recientes metaanálisis demuestran que los BB son bien tolerados cuando se dosifican cuidadosamente, incluso en casos de insuficiencia cardiaca severa o pacientes ancianos8.
Aunque no presenta excesivos problemas, la dosificación de los BB precisa, sobre todo en las primeras semanas, de un frecuente y estrecho seguimiento del paciente. El médico de familia está acostumbrado al uso de BB en otras afecciones como la cardiopatía isquémica, en la que se consigue coberturas máximas.
El presente trabajo, con una muestra de 88 pacientes en la que no se registró ninguna pérdida, demuestra que con una dosificación cuidadosa, siguiendo esquemas preestablecidos en la dosificación y en la atención de efectos secundarios, se consigue que más del 95% de los pacientes continúen con el tratamiento al cabo de 6 meses, y el 75% de ellos alcancen la dosis recomendada por la evidencia científica. Los pacientes que no alcanzan la dosis diana se mantienen con dosis de entre el 25 y el 75% de la dosis recomendada, cuestión de gran importancia pues, si bien las reducciones de la morbimortalidad se observaron con dosis máximas, subestudios posteriores del CIBIS II (The Cardiac Insufficiency Bisoprolol Study II) y US CARVEDILOL (U.S. Carvedilol Heart Failure Study Group)4,6 demostraron que con dosis menores también se obtienen reducciones de la morbimortalidad. Por lo tanto, es mejor un poco de BB que nada.
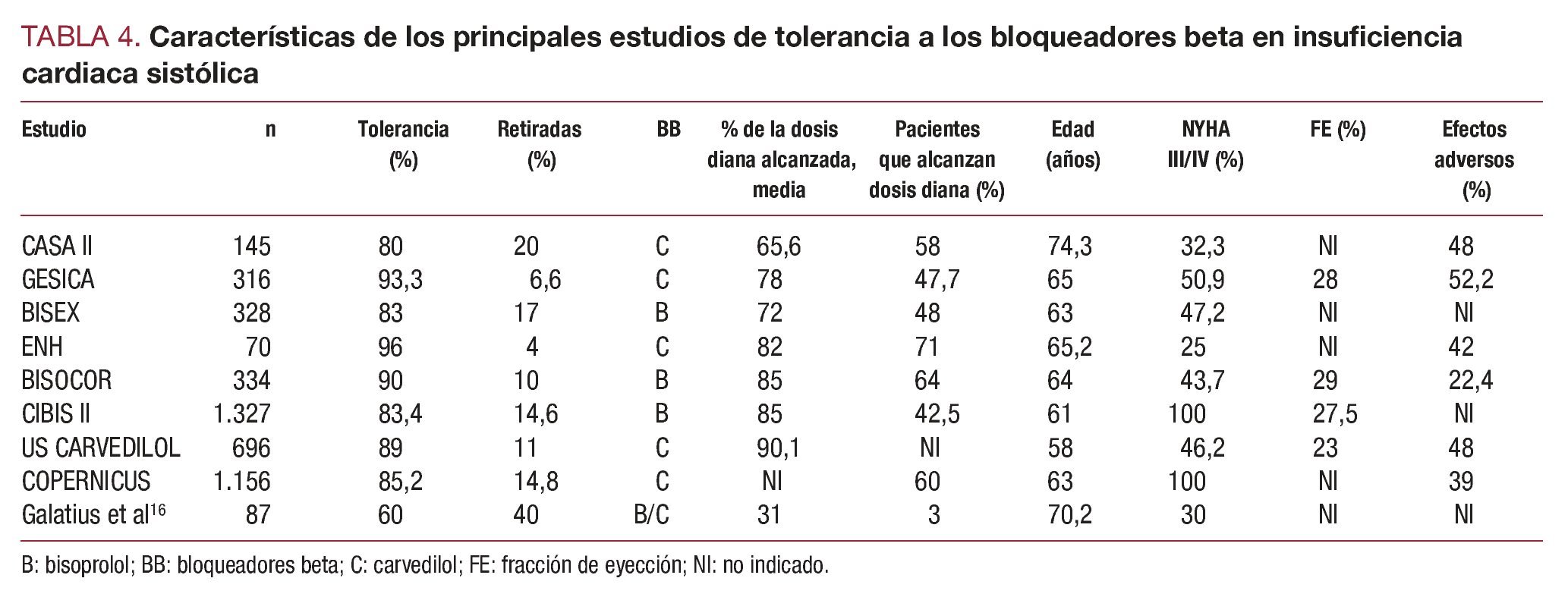
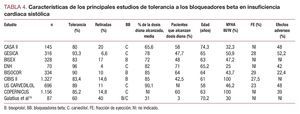
Si comparamos el presente trabajo con los principales estudios publicados sobre tolerancia de BB en pacientes con insuficiencia cardiaca (tabla 4), se consiguen unas cifras estadísticamente superiores en cuanto a pacientes que alcanzan la dosis diana y pacientes en los que se mantiene el tratamiento BB. En cuanto a retiradas (el 3% en este trabajo), remedan las publicadas en el metaanálisis de Ko et al8, que observaron retiradas en un 3,6% de los pacientes que iniciaron el tratamiento.
Las posibles razones de que el presente estudio haya conseguido unos resultados superiores y estadísticamente significativos que los de la mayoría en cuanto a tolerancia y logro de dosis diana pueden ser varias. En primer lugar, se trataba de pacientes reclutados en el ámbito de la atención primaria, en principio más estables, con mejor clase funcional que los del ámbito hospitalario o las unidades de insuficiencia cardiaca. Se trataba de pacientes sin signos de descompensación ni edemas, ascitis o crepitantes al inicio de la dosificación, estables al menos durante 3 meses. Son pacientes para los que, en principio, el médico de atención primaria debe estar capacitado para iniciar la dosificación. Cabe destacar que en todos los estudios con los que el presente trabajo no muestra diferencias significativas —BISEX (Bisoprolol Experience Investigators)11, GESICA (Grupo de Estudio de la Sobrevida de la Insuficiencia Cardiaca en Argentina)12, ENH (Experience Nurse Heart Failure)13—, la dosificación se realizó también sobre esquemas preestablecidos en cuanto a dosis iniciales, aumento de éstas, actuación sobre acontecimientos adversos asociados a la medicación y variables clínicas que recoger en cada visita, y los profesionales participantes habían asistido a reuniones previas de formación sobre el tema. Ya Maggioni et al14 demostraron en su estudio, que incluyó a 3.091 pacientes de 197 centros de Italia, que con esquemas preestablecidos de tratamiento que incluyan la actuación ante efectos secundarios y se divulguen entre los profesionales, puede pasarse de coberturas con BB del 25 al 58% y alcanzar dosis medias superiores al 70% de la dosis diana recomendada.
Llama la atención, sin embargo, que nuestro estudio, pese a tener unos porcentajes de tolerancia máximos, presente el más elevado porcentaje de pacientes con acontecimientos adversos. La explicación es sencilla, ya que se realizó una anamnesis sistemática y estandarizada en el cuaderno de recogida de datos de todos los acontecimientos adversos en cada visita, aunque el paciente no los refiriera. Si nos ceñimos sólo a los acontecimientos adversos que motivaron cambios o retirada del tratamiento, el número de pacientes afectados rondaría el 32%, cifra más concordante con las de los demás estudios.
Los acontecimientos adversos, como en el resto de los trabajos publicados, se dieron en las primeras semanas de tratamiento, que es cuando se produce la adaptación hemodinámica temprana con reducciones de la frecuencia cardiaca y presión arterial significativas como las observadas en este trabajo. En esas primeras semanas es cuando el control ha de ser más cuidadoso y se ha de resolver los acontecimientos adversos mediante pautas protocolizadas, lo que minimiza los abandonos del tratamiento. Se ha de tener en cuenta también, como explicación a los resultados de la figura 1, que los acontecimientos adversos se reducen con el tiempo porque al final del seguimiento predominan los pacientes seleccionados por su buena respuesta al tratamiento durante las primeras semanas.
En el presente estudio se produjo una mejoría significativa de los parámetros funcionales, tanto de la FE, que aumentó una media del 12,5%, como de la clase funcional. Se produjo una mejoría estadísticamente significativa de la clase funcional, que pasó de una media de 2,24 en la primera visita a 1,56 en la última. Un 69,3% de los pacientes mejoraron su clase funcional, y sólo el 3,4% empeoró. Estos datos son compatibles también con la mayoría de los estudios publicados: así, por ejemplo, en el GESICA14 el 48% mejoró su estadio funcional inicial, en el estudio CASA II (Carvedilol Safety Assesment II)15 se pasó de una media inicial de la clase funcional de 2,2 a 1,8 y en el BISEX13, de 2,4 a 1,8; incluso en el estudio que muestra peor tolerancia (el de Galatius et al16) se demuestra que en los pacientes que toleran los BB se observa una mejoría significativa de la clase funcional, si bien, como ya se ha comentado repetidamente, se puede experimentar en las primeras semanas un deterioro transitorio que se palía con las medidas adecuadas. La mejoría del estado funcional suele alcanzarse antes de alcanzar la dosis final. En el presente estudio, a las 6 semanas de inicio del tratamiento el 59,1% de los pacientes habían alcanzado la clase funcional que presentaron al final del estudio; a las 8 semanas, el 64,8%; a las 10 semanas, el 79,5%, y a las 12 semanas, el 85,2%.
Si bien la intención del presente estudio, por diseño y tamaño muestral, no era comparar los BB carvedilol y bisoprolol, sí se constataron algunas diferencias que obviamente sólo pueden servir para generar hipótesis de trabajo para futuros estudios. Así, los pacientes tratados con bisoprolol alcanzaron en mayor porcentaje la dosis máxima recomendada; la dosis media alcanzada también fue mayor y la mejoría de la clase funcional fue estadísticamente superior; no hubo diferencias en la proporción de acontecimientos adversos, si bien éstos fueron más frecuentes en las primeras semanas en los pacientes tratados con carvedilol, en los que también fueron significativamente más frecuentes la astenia y el mareo. Estas diferencias podrían ser explicadas por la falta de aleatorización. De hecho, había diferencias significativas en las características iniciales de los pacientes: los pacientes tratados con carvedilol parten con menores FE y presión arterial sistólica, lo que podría explicar la peor tolerancia y la mayor incidencia de efectos adversos como la astenia y el mareo.
Las limitaciones del presente estudio son, en primer lugar, que se trata de un estudio de observación y prospectivo pero que, por las características del parámetro principal de análisis, no podía aleatorizarse ya que, a la vista de la evidencia científica, no sería admisible ni ético comparar BB con placebo; esto hace que las conclusiones relativas a los parámetros secundarios como acontecimientos adversos no puedan ser indiscutibles, si bien replican casi exactamente los resultados de los principales estudios llevados a cabo con placebo y los diversos metaanálisis. En este estudio no puede excluirse cierto sesgo de selección de pacientes, más cumplidores, por los médicos participantes. No hubo análisis centralizado de las ecocardiografías, aunque en cada paciente se realizaron la inicial y la final en el mismo centro. Finalmente, los médicos participantes estaban altamente motivados para conseguir los resultados esperados, pero ello no hace sino reforzar la importancia de la motivación y la dedicación para que las dosis de BB y sus consiguientes efectos favorables se consigan en la mayoría de los pacientes.
CONCLUSIONES
La mayoría de los efectos adversos relacionados con la medicación son leves, se resuelven sin la necesidad de realizar ningún cambio en el tratamiento y se dan durante las primeras semanas. Sólo en un 3,4% de los pacientes hubo que retirar el tratamiento. El 75% de los pacientes alcanzaron la dosis diana recomendada.
A la vista de los resultados de nuestro estudio, concluimos que el médico de familia adecuadamente formado y motivado puede utilizar con seguridad los BB en pacientes con insuficiencia cardiaca estable, tras consulta con su cardiólogo de referencia.
ABREVIATURAS
BB: bloqueadores beta.
FE: fracción de eyección.
Full English text available from: www.revespcardiol.org
Este trabajo recibió una ayuda de la convocatoria para la capacitación para la investigación y realización de tesis doctorales de la Fundació Gol i Gorina (Institut Català de la Salut) para el investigador principal.
Correspondencia: Dr. J.M. Verdú Rotellar.
CAP Sant Martí.
Pl. de la Infància, s/n. Barcelona. España.
Correo electrónico: verdujm@gmail.com
Recibido el 25 de noviembre de 2008.
Aceptado para su publicación el 17 de junio de 2009.