作者:Bibianna Purgina 医学博士 FRCPC
2023 年 6 月 6 日
什么是平滑肌肉瘤?
平滑肌肉瘤是一种由特化平滑肌细胞组成的癌症。 它是一组癌症的一部分,称为 肉瘤. 大多数平滑肌肉瘤发生在成人中。
平滑肌肉瘤在身体的哪个部位被发现?
平滑肌肉瘤可以出现在通常发现平滑肌细胞的任何地方。 然而,这种肿瘤最常见的位置是手臂和腿(四肢)、子宫和腹腔。
病理学家如何做出这种诊断?
只有在病理学家在显微镜下检查组织样本后才能做出诊断。 一个小的组织样本通常在一个称为 活检. 做出诊断后,您的医生会与您讨论是否需要进行第二次手术以切除其余肿瘤。 这第二个过程称为 切除 或者 切除.
在显微镜下检查时,平滑肌肉瘤由细长的平滑肌细胞组成。 由于它们的形状,病理学家经常将这些细胞描述为 梭形细胞. 在称为平滑肌瘤的非癌性肿瘤中也发现了这些相同的平滑肌细胞。 为了区分平滑肌肉瘤和平滑肌瘤,您的病理学家将寻找以下三个组织学特征:
- 分裂肿瘤细胞 – 肿瘤细胞分裂以产生新细胞。 这个过程叫做 有丝分裂. 处于分裂过程中的细胞称为 有丝分裂象. 分裂的肿瘤细胞通常见于平滑肌肉瘤。 相反,在非癌性平滑肌瘤中应该发现很少的分裂细胞。
- 异常的肿瘤细胞 – 病理学家使用这个词 非典型的 or 异型 描述形状、大小或颜色异常的细胞。 非典型肿瘤细胞常见于平滑肌肉瘤。
- 死亡或垂死的肿瘤细胞 – 恶性 肿瘤(癌症)的生长速度比 良性 (非癌性)肿瘤。 随着它们的生长,肿瘤细胞耗尽能量并死亡。 这种细胞死亡称为 坏疽. 坏死可见于平滑肌肉瘤。 然而,在非癌性平滑肌瘤中很少看到坏死。
您的病理学家也可能会进行一项名为 免疫组化 以确认诊断。 免疫组织化学可让您的病理学家看到肿瘤细胞内不同类型的蛋白质。 当对平滑肌肉瘤的组织样本进行该测试时,肿瘤细胞将对通常在平滑肌细胞中的平滑肌中发现的蛋白质呈阳性或反应性,例如 h-caldesmon、平滑肌肌动蛋白 (SMA) 和 结蛋白. 这些免疫组织化学标志物在平滑肌瘤中也呈阳性,因此需要结合组织学特征(见上文)考虑这些结果,以便做出正确的诊断。
FNCLC等级
病理学家使用这个词 经验 描述癌细胞与正常平滑肌细胞相比的外观和行为有何不同。 只有在显微镜下检查肿瘤样本后才能确定等级。
平滑肌肉瘤的分级基于由法国癌症中心肉瘤组织联合会 (FNCLCC) 创建的国际公认系统。 如果您被诊断出患有平滑肌肉瘤,您的病理学家将通过寻找三个微观特征来确定您的肿瘤的法国癌症中心联合会肉瘤组等级。
- 肿瘤分化 – 肿瘤分化描述了癌细胞与正常平滑肌细胞的相似程度。 看起来与正常平滑肌细胞非常相似的肿瘤给 1 分,而那些看起来与正常平滑肌细胞非常不同的肿瘤给 2 或 3 分。
- 有丝分裂计数 – 正在分裂以创建两个新细胞的细胞称为 有丝分裂象. 与缓慢生长的肿瘤相比,快速生长的肿瘤往往具有更多的有丝分裂象。 您的病理学家将通过显微镜观察肿瘤的 1 个区域的有丝分裂数来确定有丝分裂计数。 无有丝分裂象或有丝分裂象很少的肿瘤给10分,有20-2个有丝分裂象的给20分,大于3个有丝分裂象的给XNUMX分。
- 坏疽 – 坏疽 是一种细胞死亡。 与缓慢生长的肿瘤相比,快速生长的肿瘤往往具有更多的坏死。 如果您的病理学家没有发现坏死,则肿瘤将得到 0 分。 如果看到坏死,但肿瘤占肿瘤的 1% 以下,则给予 50 分,如果坏死占肿瘤的 2% 以上,则给予 50 分。
你的病理学家会给每个特征一定数量的点(从 0 到 3),总点数决定了最终的 经验 的肿瘤。
- 1级 – 2 或 3 分。
- 2级 – 4 或 5 分。
- 3级 – 6 到 8 分。
根据该系统,平滑肌肉瘤可能是低级别或高级别癌症。 低级别肉瘤的等级为 1。高级别肉瘤的级别为 2 或 3。高级别平滑肌肉瘤更有可能扩散到身体的其他部位,并且与更严重的疾病相关。 预测.
分子测试
您体内的每个细胞都包含一组指令,告诉细胞如何行动。 这些指令是用一种叫做 DNA 的语言编写的,并且这些指令存储在每个细胞的 46 条染色体上。 因为指令很长,它们被分解成称为基因的部分,每个基因告诉细胞如何产生称为蛋白质的机器部分。
一些肉瘤的肿瘤 DNA 具有特征性变化,我们可以通过分子检测发现这些变化。 不幸的是,在我们目前的理解水平上,平滑肌肉瘤没有任何已知的特征性分子变化。
有时,您的病理学家会对您的肿瘤进行分子检测以排除其他肉瘤。 病理学家通过执行以下任一操作来测试这些分子变化 荧光原位杂交 (FISH) 或下一代测序 (NGS) 对来自肿瘤的一块组织。
这种类型的测试更经常在 活检 标本。 阴性分子测试(例如,没有确定易位或扩增的分子测试)与平滑肌肉瘤相容。 如果您的病理学家确定您的肿瘤是平滑肌肉瘤,则不能进行分子检测。
肿瘤大小
肿瘤在三个维度上进行测量,但通常只有最大的维度包含在您的报告中。 例如,如果肿瘤尺寸为 5.0 cm x 3.2 cm x 1.1 cm,报告可能将肿瘤大小描述为最大尺寸为 5.0 cm。 小于 5 cm 的肿瘤与更好的预后相关。
肿瘤延伸
平滑肌肉瘤可以生长到相邻器官和骨骼中或周围。 您的病理学家将在显微镜下检查周围器官和组织的样本以寻找癌细胞。 您的报告中将描述任何含有癌细胞的周围器官或组织。 肿瘤扩展很重要,因为它用于确定病理性肿瘤分期(参见下面的病理分期)。
治疗效果
如果您在手术前接受了化学疗法和/或放射疗法以去除肿瘤,您的病理学家将检查所有送至病理学的组织,以了解有多少肿瘤仍然存活(存活)。 最常见的是,您的病理学家会描述死亡肿瘤的百分比。
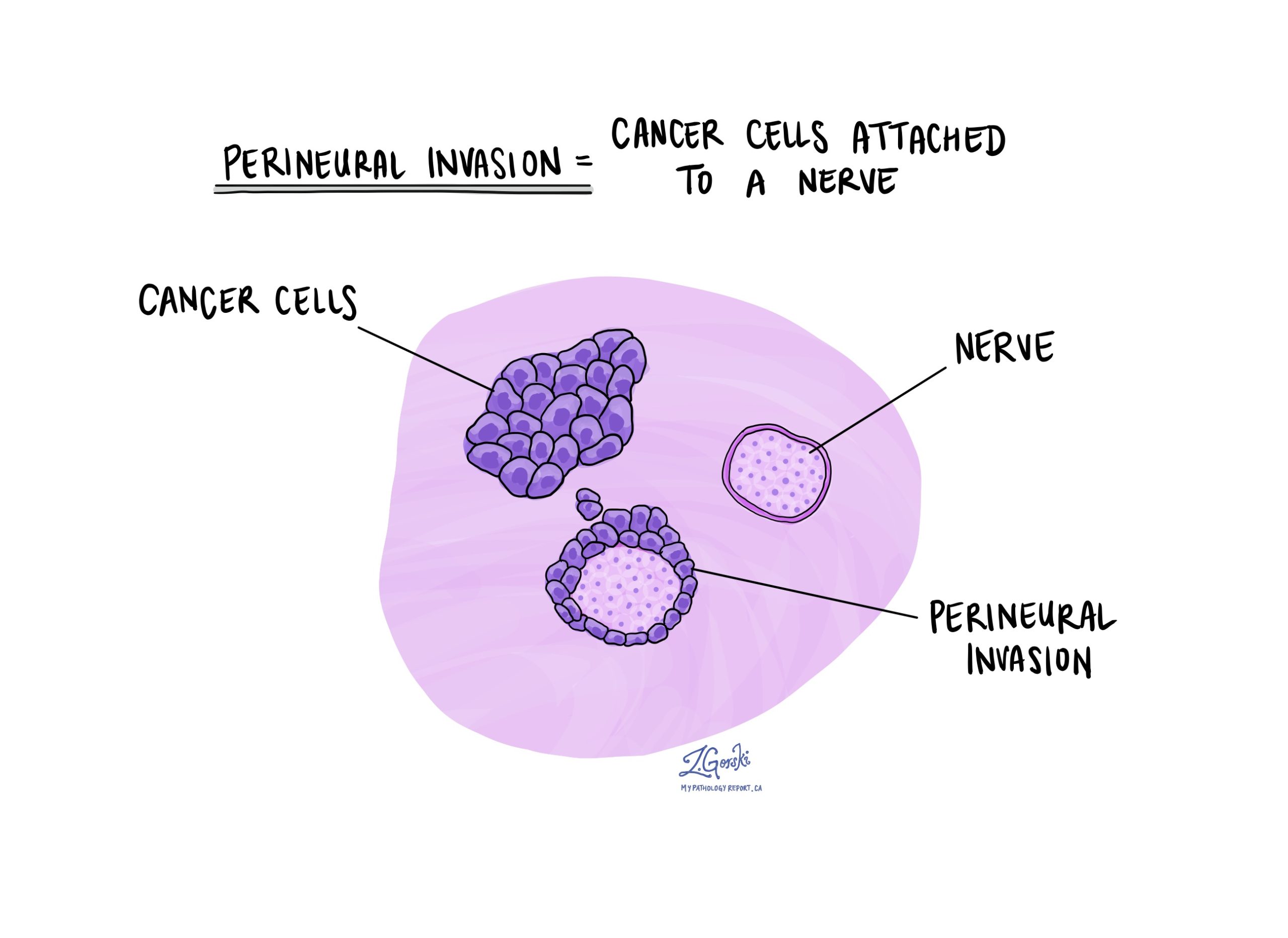
神经周围浸润
神经就像由称为神经元的细胞群组成的长线。 神经在您的大脑和身体之间传递信息(例如温度、压力和疼痛)。 神经周围浸润 是病理学家用来描述附着在神经上的癌细胞的术语。
神经周围浸润很重要,因为附着在神经上的癌细胞可以利用神经进入原始肿瘤之外的组织。 因此,神经周围浸润与治疗后肿瘤在身体同一部位复发(局部复发)的风险更高有关。
淋巴血管侵犯
血液通过称为血管的细长管在身体周围流动。 另一种称为淋巴液的液体含有废物和免疫细胞,通过淋巴管在全身移动。 癌细胞可以利用血管和淋巴管从肿瘤转移到身体的其他部位。 癌细胞从肿瘤转移到身体的另一部分称为 转移.
在癌细胞转移之前,它们需要进入血管或淋巴管。 这就是所谓的 淋巴血管侵犯. 淋巴血管侵袭很重要,因为它增加了癌细胞被发现的风险 淋巴结 或身体较远的部位,例如肺。

保证金
A 边 是外科医生为了从您的身体移除肿瘤而切割的任何组织。 根据您进行的手术类型,边缘可能包括骨骼、肌肉、血管和神经,它们被切割以从您的身体中去除肿瘤。
您的病理学家将在显微镜下非常仔细地检查所有边缘,以确定边缘状态。 具体来说,当切割组织的边缘没有癌细胞时,边缘被称为阴性。 当切割组织的边缘有癌细胞时,边缘被称为阳性。 一个积极的 边 与治疗后肿瘤在同一部位复发(局部复发)的风险更高有关。

淋巴结
淋巴结 是遍布全身的小型免疫器官。 癌细胞可以通过位于肿瘤内部和周围的淋巴管从肿瘤传播到淋巴结(参见上文的淋巴血管浸润)。 癌细胞从肿瘤转移到淋巴结的过程称为 转移.
许多癌症可以扩散到淋巴结,但平滑肌肉瘤很少这样做。 如果淋巴结是切除肿瘤手术的一部分,您的病理学家将在显微镜下评估它们并报告它们是否受肿瘤影响。

病理分期
平滑肌肉瘤的病理分期基于 TNM 分期系统,这是一个国际公认的系统,最初由 美国癌症联合委员会. 该系统使用有关主要的信息 瘤 (T), 淋巴结 (N) 和远处 转移性 疾病 (M) 以确定完整的病理阶段 (pTNM)。 您的病理学家将检查提交的组织并给每个部分一个编号。 一般来说,数字越大意味着疾病越晚期,病情越严重 预测.
平滑肌肉瘤的肿瘤分期 (pT)
平滑肌肉瘤的肿瘤分期因肿瘤开始的身体部位而异。 例如,开始于头部或颈部的 5 厘米肿瘤与开始于腹部后部深处(腹膜后)的肿瘤将被赋予不同的肿瘤阶段。 然而,在大多数身体部位,肿瘤分期包括肿瘤大小以及肿瘤是否已经长到周围的身体部位。
开始于头颈部的肿瘤的肿瘤分期
T1 – 肿瘤大小不超过 2 厘米。
T2 – 肿瘤大小在 2 到 4 厘米之间。
T3 – 肿瘤大小大于 4 厘米。
T4 – 肿瘤已长入周围组织,如面部或颅骨、眼睛、颈部较大的血管或大脑。
开始于胸部、背部或胃部以及手臂或腿部(躯干和四肢)外侧的肿瘤的肿瘤分期
T1 – 肿瘤大小不超过 5 厘米。
T2 – 肿瘤大小在 5 到 10 厘米之间。
T3 – 肿瘤大小在 10 到 15 厘米之间。
T4 – 肿瘤大小大于 15 厘米。
从腹部开始的肿瘤的肿瘤分期,包括消化道和胸部内脏器官(胸腔内脏器官):
T1 – 肿瘤仅在一个器官中可见。
T2 – 肿瘤已经长成结缔组织,围绕着开始的器官。
T3 – 肿瘤已经长成至少一个其他器官。
T4 – 发现多个肿瘤。
从腹腔最后部(腹膜后)的空间开始的肿瘤的肿瘤分期:
T1 – 肿瘤大小不超过 5 厘米。
T2 – 肿瘤大小在 5 到 10 厘米之间。
T3 – 肿瘤大小在 10 到 15 厘米之间。
T4 – 肿瘤大小大于 15 厘米。
从眼睛周围空间(眼眶)开始的肿瘤的肿瘤分期:
T1 – 肿瘤大小不超过 2 厘米。
T2 – 肿瘤大小大于 2 厘米,但尚未长入眼睛周围的骨骼。
T3 – 肿瘤已经长进眼睛周围的骨头或头骨的其他骨头。
T4 – 肿瘤已长入眼睛(眼球)或周围组织,如眼睑、鼻窦或大脑。
如果显微镜检查后送病理检查的切除标本中未见肿瘤,则给出肿瘤分期 PT0 这意味着没有原发性肿瘤的证据。
如果您的病理学家无法可靠地评估肿瘤大小或生长程度,则会给出肿瘤分期 pTX (无法评估原发肿瘤)。 如果将肿瘤作为多个小碎片接收,则可能会发生这种情况。
平滑肌肉瘤的淋巴结分期 (pN)
根据一个或多个癌细胞的存在或不存在,平滑肌肉瘤的淋巴结分期在 0 到 1 之间 淋巴结. 如果在任何淋巴结中均未发现癌细胞,则淋巴结分期为 N0。 若无淋巴结送病理检查,则不能确定淋巴结分期,将淋巴结分期列为 NX. 如果在任何淋巴结中发现癌细胞,则淋巴结分期被列为 N1.
平滑肌肉瘤的转移阶段 (pM)
根据身体远处部位(例如肺)癌细胞的存在,平滑肌肉瘤的转移阶段在 0 到 1 之间。 只有当来自远处部位的组织进行病理检查时,才能确定转移阶段。 由于这种组织很少存在,因此无法确定转移阶段并列为 MX。
只有当来自远处部位的组织被送去进行病理检查时,才能给出转移阶段。 由于这种组织很少存在,因此无法确定转移阶段,并且通常不包括在您的报告中。


